Professional Documents
Culture Documents
Articulo 7
Articulo 7
Uploaded by
Yuliana MoraOriginal Title
Copyright
Available Formats
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
Available Formats
Articulo 7
Articulo 7
Uploaded by
Yuliana MoraCopyright:
Available Formats
Colegio
Mexicano de
Inmunología
Clínica A.C. Revista
Caso clínico
Alergia México
Asthma of difficult control linked to pulmonary
thromboembolism and bronchopulmonary aspergillosis
Asma de difícil control relacionada con tromboembolismo
pulmonar y aspergilosis broncopulmonar
Liliana Guevara-Saldaña,1 Libia Susana Díez-Zuluaga,1 Catalina María Gómez-Henao,1 Ricardo Cardona1
Abstract
Background: Inflammation caused by chronic diseases and the constant use of systemic
corticosteroids could be linked to the increased incidence of venous thromboembolic disease.
Clinical case: A 47 year-old man with severe asthma of difficult control and allergic bronchopulmonary
aspergillosis who, although the treatment was optimal, continued to have recurrent exacerbations
and the need for systemic corticosteroids. He had edema in his left leg. Through venous Doppler
ultrasound, deep vein thrombosis was confirmed; because of the images of the pulmonary V/Q
gammagram, the presence of chronic pulmonary thromboembolism was suspected. 5 mg of
apixaban were prescribed every 12 hours; in less than two months, symptom control was achieved
without hospitalization, systemic corticosteroids or short-acting B2 agonists. Gradual withdrawal of
omalizumab was started with good tolerance.
Conclusions: The important decrease of bronchial symptoms with the blood thinner confirmed the
suspicion that the exacerbations were caused by chronic pulmonary thromboembolism.
Keywords: Pulmonary thromboembolism; Asthma; Bronchopulmonary aspergillosis; Steroids
Este artículo debe citarse como: Guevara-Saldaña L, Díez-Zuluaga LS, Gómez-Henao CM, Cardona R. Asma
de difícil control relacionada con tromboembolismo pulmonar y aspergilosis broncopulmonar. Rev Alerg Mex.
2019;66(1):128-131
ORCID
Liliana Guevara-Saldaña, 0000-0002-9558-3952; Libia Susana Díez-Zuluaga, 0000-0002-7254-1629;
Catalina María Gómez-Henao, 0000-0001-9760-9610; Ricardo Cardona, 0000-0002-7428-2413
1
Universidad de Antioquia, Grupo de Alergología Clínica
y Experimental, Antioquia, Colombia
Correspondencia: Ricardo Cardona.
gacesiger@gmail.com
Recibido: 2018-02-08
Aceptado: 2018-06-04
DOI: 10.29262/ram.v66i1.352
128 Rev Alerg Mex. 2019;66(1):128-131 http://www.revistaalergia.mx
Guevara-Saldaña L et al. Asma, tromboembolismo pulmonar y aspergilosis broncopulmonar
Resumen
Antecedentes: La inflamación ocasionada por las enfermedades crónicas y el uso recurrente
de corticosteroides sistémicos podrían asociarse con mayor incidencia de enfermedad
tromboembólica venosa.
Caso clínico: Hombre de 47 años con asma severa de difícil control y aspergilosis broncopulmonar
alérgica, quien a pesar de óptimo tratamiento continuaba con exacerbaciones recurrentes
y necesidad de corticosteroides sistémicos. Presentó edema y en pierna izquierda. Mediante
ecografía Doppler venosa se confirmó trombosis venosa profunda; por las imágenes del
gammagrama V/Q pulmonar se sospechó tromboembolismo pulmonar crónico. Se prescribieron
5 mg de apixaban cada 12 horas; en menos de dos meses se logró el control de los síntomas, sin
necesidad de hospitalizaciones, corticosteroides sistémicos o beta2-agonistas de acción corta. Se
comenzó el retiro gradual del omalizumab, con buena tolerancia.
Conclusiones: La disminución importante de los síntomas bronquiales con el anticoagulante
confirmó la sospecha de que el tromboembolismo pulmonar crónico causaba las exacerbaciones.
Palabras clave: Tromboembolismo pulmonar; Asma; Aspergilosis broncopulmonar; Esteroides
Abreviaturas y siglas GINA, Global Initiative for Asthma
ABPA, aspergilosis broncopulmonar alérgica TEP, tromboembolismo pulmonar
EPOC, enfermedad pulmonar obstructiva crónica TVP, trombosis venosa profunda
ETE, evento tromboembólico
Antecedentes esteroides orales y omalizumab.2 Presentaba dolor y
La inflamación presente en las enfermedades cróni- edema en miembro inferior izquierdo.
cas, como el asma severa, y el uso recurrente de cor- En estos casos, los hemogramas seriados con
ticosteroides sistémicos podrían asociarse con mayor conteo de eosinófilos por lo general son normales y
incidencia de enfermedad tromboembólica venosa. ocasionalmente con eosinofilia hasta de 1640 eosi-
El tromboembolismo pulmonar (TEP) crónico po- nófilos/μL, que se resuelve con la desparasitación,
dría ser el disparador principal de exacerbaciones IgE total con valores elevados (474 IU/mL) y en
recurrentes en estos pacientes y constituir un factor ocasiones en los límites de referencia.
confusor de asma no controlada. Es necesario tomar en cuenta que los estudios
se realizaron durante la administración de corticos-
Caso clínico teroides sistémicos, que pudieron alterar los resul-
Hombre de 47 años con antecedente de asma en la tados. La IgE sérica por InmunoCAP para Aspergi-
infancia que remitió en la adolescencia. Reinició sín- llus fumigatus fue de 0.51 kU/L y la prueba cutánea
tomas bronquiales a los 40 años, con tos persistente para Aspergillus fumigatus fue positiva (erupción
que afectaba sus actividades diarias y el sueño, sen- de 3.5 mm, figura 1). Se llevó a cabo radiografía de
sación de disnea y sibilancias, con episodios de exa- tórax, tomografía computarizada de alta resolución
cerbaciones. Por pruebas cutáneas de IgE específica pulmonar y tomografía axial computarizada de tórax
se identificó que estaba sensibilizado a Aspergillus contrastada, con alteraciones transitorias e inespe-
fumigatus; reunía criterios diagnósticos de aspergilo- cíficas, principalmente durante las exacerbaciones,
sis broncopulmonar alérgica (ABPA). Los síntomas así como Doppler venoso de miembro inferior iz-
bronquiales eran de difícil control a pesar del trata- quierdo, con lo que se identificó TVP crónica (an-
miento escalonado según las guías GINA (Global tigua), parcialmente recanalizada de vena poplítea
Initiative for Asthma),1 y tratamiento de ABPA con y peronea. La gammagrafía pulmonar V/Q fue su-
http://www.revistaalergia.mx Rev Alerg Mex. 2019;66(1):128-131 129
Guevara-Saldaña L et al. Asma, tromboembolismo pulmonar y aspergilosis broncopulmonar
tratamiento convencional del asma. Estas medidas
fueron adoptadas en el paciente descrito, sin mejoría
óptima de su condición clínica.
El tromboembolismo pulmonar es un bloqueo
de la arteria pulmonar principal o de una de sus ra-
mas por un coágulo que emboliza procedente gene-
ralmente de los miembros inferiores; la trombosis de
la arteria pulmonar y los infartos pulmonares cons-
tituyen el TEP, con altas tasas de morbilidad y que
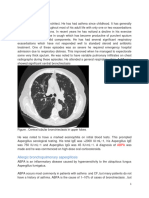
Figura 1. Prueba puede ser potencialmente fatal. Aunque los factores
cutánea positiva de riesgo para TEP están bien descritos, se puede
para Aspergillus presentar sin un factor precipitante claro.
fumigatus en adulto Existen estudios que han demostrado que las en-
con asma de difícil fermedades inflamatorias crónicas están conectadas
control. con la vía de la coagulación y aumentan el riesgo de
enfermedades tromboembólicas, muchos estudios
indican prevalencia elevada de TEP en pacientes con
gestiva de enfermedad pulmonar obstructiva crónica EPOC, otros tantos han demostrado concentraciones
(EPOC) y TEP sobreagregado crónico. elevadas de trombina en el esputo de pacientes con
El inicio de 5 mg de apixaban cada 12 horas asma y que esta se asocia con factores protrombóti-
para el tratamiento del tromboembolismo crónico cos y disfunción endotelial con el desarrollo de atero-
permitió el control de los síntomas de la enfermedad trombosis y tromboembolismo pulmonar.
en un periodo menor de dos meses, sin necesidad Las enfermedades inflamatorias crónicas como
de corticosteroides sistémicos, beta2-agonistas de la diabetes, EPOC, artritis reumatoide, enfermedad
acción corta u hospitalizaciones por exacerbación inflamatoria intestinal, entre otras,3,4 se han asocia-
de síntomas, además se inició el retiro gradual del do con activación del sistema de la coagulación y
omalizumab, con buena tolerancia. un aumento en el riesgo de evento tromboembólico
(ETE), principalmente durante la actividad de la en-
Discusión fermedad.5 El asma se ha asociado con un estado de
El asma severa se define como aquella que requiere actividad procoagulante y antifibrinolítica en la vía
tratamiento en paso 4 o 5 de la estrategia GINA. Es aérea,6 sin embargo si esto se traduce en un mayor
necesario establecer diagnósticos diferenciales ante riesgo de enfermedad tromboembólica aún es con-
un paciente con asma severa que no mejora a pesar troversial.5 Se cree que el asma, particularmente la
del tratamiento cuando se han modificado los facto- severa y resistente, predispone a mayor riesgo de
res de riesgo intervenibles. complicaciones tromboembólicas.7
Un diagnóstico diferencial importante en el Las concentraciones de trombina se han encon-
asma severa es la ABPA, que se caracteriza por hi- trado elevadas en el esputo y el lavado broncoal-
persensibilidad tipo I a III causada por la coloniza- veolar de los pacientes con asma, lo que sustenta
ción bronquial con Aspergillus fumigatus, que puede la existencia de activación local del sistema de la
afectar a los pacientes con asma. El ABPA se carac- coagulación en estos pacientes.8 Además de la he-
teriza por exacerbaciones del asma, empeoramiento mostasis, la trombina puede influir en la inflamación
de la función pulmonar, infiltrados pulmonares tran- y el remodelamiento.9 La vía aérea representa un
sitorios, eosinofilia pulmonar y en sangre periférica, compartimento corporal donde la coagulación puede
niveles de IgE total elevada, pruebas cutáneas positi- ser iniciada de forma local. Algunas investigaciones
vas para Aspergillus y elevación de anticuerpos IgE, han indicado que la disfunción del endotelio vascu-
IgG o específicos para el Aspergillus fumigatus. Con lar resulta de la activación reducida de óxido nítrico
frecuencia es necesario el uso de corticosteroides endotelial en los pacientes asmáticos.10
sistémicos a altas dosis, antifúngicos y omalizumab, Los mecanismos por los cuales el asma severa
ya que los pacientes no responden clínicamente al puede predisponer a tromboembolismo pulmonar
130 Rev Alerg Mex. 2019;66(1):128-131 http://www.revistaalergia.mx
Guevara-Saldaña L et al. Asma, tromboembolismo pulmonar y aspergilosis broncopulmonar
son complejos. Primero, existe evidencia de que la denante de ETE.5 Tercero, los pacientes con asma
inflamación altera el balance entre la actividad pro- severa continuamente usan altas dosis de corticos-
coagulante y fibrinolítica y que la inflamación y la teroides orales durante las exacerbaciones, cuyo
coagulación se estimulan una a la otra,5,6 así como uso puede ser crónico para obtener el control de los
que la activación de la cascada extrínseca de la coa- síntomas; los corticosteroides inducen hipercoagu-
gulación en la vía aérea del paciente asmático invo- labilidad.5,7 Diversos estudios han mostrado que el
lucra tanto el plasma como los factores derivados asma severa y el uso de corticosteroides orales son
localmente.6,11 Segundo, la inactividad física de los factores de riesgo independientes de tromboembo-
pacientes con asma severa puede ser un desenca- lismo pulmonar.12
Referencias
1. Global Initiative for Asthma. Global strategy for asthma management and prevention. Suiza: Global
Initiative for Asthma; 2017.
2. Knutsen AP. Allergic bronchopulmonary aspergillosis in asthma. Expert Rev Clin Immunol. 2017;13(1):11-
14. DOI: 10.1080/1744666X.2017.1232620
3. Saibeni S, Saladino V, Chantarangkul V, Villa F, Bruno S, Vecchi M, et al. Increased thrombin generation in
inflammatory bowel diseases. Thromb Res. 2010;125(3):278-282. DOI: 10.1016/j.thromres.2009.10.012
4. Matta F, Singala R, Yaekoub AY, Najjar R, Stein PD. Risk of venous thromboembolism with rheumatoid
arthritis. Thromb Haemost. 2009;101(1):134-138.
5. Majoor CJ, Kamphuisen PW, Zwinderman AH, Ten Brinke A, Amelink M, Rijssenbeek-Nouwens L, et al.
Risk of deep vein thrombosis and pulmonary embolism in asthma. Eur Respir J. 2013;42(3):655-661.
DOI: 10.1183/09031936.00150312
6. De Boer JD, Majoor CJ, van’t Veer C, Bel EH, Van Der Poll T. Asthma and coagulation. Blood.
2012;119(14):3236-3244. DOI: 10.1182/blood-2011-11-391532
7. Sneeboer MMS, Majoor CJ, De Kievit A, Meijers JCM, Van der-Poll T, Kamphuisen PW, et al.
Prothrombotic state in patients with severe and prednisolone-dependent asthma. J Allergy Clin Immunol.
2016;137(6):1727-1732. DOI: 10.1016/j.jaci.2015.10.038
8. Chung WS, Lin CL, Ho FM, Li RY, Sung FC, Kao CH, et al. Asthma increases pulmonary
thromboembolism risk: a nationwide population cohort study. Eur Respir J. 2014;43(3):801-807. DOI:
10.1183/09031936.00043313
9. Schouten M, van de Pol MA, Levi M, van der Poll T, van der Zee JS. Early activation of coagulation
after allergen challenge in patients with allergic asthma. J Thromb Haemost. 2009;7(9):1592-1594. DOI:
10.1111/j.1538-7836.2009.03523.x
10. Wanner A, Mendes ES. Airway endothelial dysfunction in asthma and chronic obstructive pulmonary
disease: a challenge for future research. Am J Respir Crit Care Med. 2010;182(11):1344-1351. DOI:
10.1164/rccm.201001-0038PP
11. Brims FJ, Chauhan AJ, Higgins B, Shute JK. Coagulation factors in the airways in moderate and
severe asthma and the effect of inhaled steroids. Thorax. 2009;64(12):1037-1043. DOI: 10.1136/
thx.2009.114439
12. van Zaane B, Nur E, Squizzato A, Gerdes VE, Büller HR, Dekkers OM, et al. Systematic review on the
effect of glucocorticoid use on procoagulant, anticoagulant and fibrinolytic factors. J Thromb Haemost
2010;8(11):2483-2493. DOI: 10.1111/j.1538-7836.2010.04034.x
http://www.revistaalergia.mx Rev Alerg Mex. 2019;66(1):128-131 131
Copyright of Revista Alergia de Mexico is the property of Coleg. Mexicano de Inmunologia
Clinica y Alergia A.C.; Soc. Lat. de Alergia, Asma e Inmunologia and its content may not be
copied or emailed to multiple sites or posted to a listserv without the copyright holder's
express written permission. However, users may print, download, or email articles for
individual use.
You might also like
- Precourse AlsDocument40 pagesPrecourse Alsalbimar23951282% (11)
- NURS FPX 6218 Assessment 1 Proposing Evidence-Based ChangeDocument6 pagesNURS FPX 6218 Assessment 1 Proposing Evidence-Based ChangeEmma WatsonNo ratings yet
- Renal Case Study Final-2Document7 pagesRenal Case Study Final-2api-295221163100% (1)
- Management of Life Threatening Asthma. Severe Asthma Series. CHEST 2022Document10 pagesManagement of Life Threatening Asthma. Severe Asthma Series. CHEST 2022carla jazmin cortes rodriguezNo ratings yet
- Pulmonology Step2 CKDocument22 pagesPulmonology Step2 CKsarwat86% (7)
- Pneumonia Case StudyDocument12 pagesPneumonia Case StudyCharisse Joy Cudal100% (7)
- The National Hiv and Aids Registry Manual of OperationsDocument136 pagesThe National Hiv and Aids Registry Manual of OperationsPaulSimonNamocDivino50% (2)
- Respiratory Pastest NotesDocument10 pagesRespiratory Pastest NotesmuneebaNo ratings yet
- Asthma Diagnosis and TreatmentDocument11 pagesAsthma Diagnosis and TreatmentginaNo ratings yet
- AsthmaDocument6 pagesAsthmaClare Espiritu DucutNo ratings yet
- Clinical Manifestations and Diagnosis of Allergic Bronchopulmonary Aspergillosis - UpToDateDocument13 pagesClinical Manifestations and Diagnosis of Allergic Bronchopulmonary Aspergillosis - UpToDateLuis Malca GómezNo ratings yet
- SEMINARSKI RAD EnglDocument10 pagesSEMINARSKI RAD EngljuliNo ratings yet
- Management Acute ExacerbationDocument4 pagesManagement Acute ExacerbationAmalia Nurul UlumNo ratings yet
- RESP MEDICINE For PlabDocument73 pagesRESP MEDICINE For PlabJanie-Vi GorospeNo ratings yet
- Case 2Document3 pagesCase 2maralgoo.medNo ratings yet
- PulmonologyDocument175 pagesPulmonologyJohanna GarciaNo ratings yet
- Articulo. Neumomediastino EspontaneoDocument3 pagesArticulo. Neumomediastino EspontaneoEdRooNo ratings yet
- Asthma PDFDocument7 pagesAsthma PDFAlessandro Jr. ArellanoNo ratings yet
- Abpa SeminarDocument38 pagesAbpa SeminarBrîndușa PetruțescuNo ratings yet
- Management of Life-Threatening Asthma (@ eDocument10 pagesManagement of Life-Threatening Asthma (@ eLex X PabloNo ratings yet
- Definition & Pathogenesis (Ngân) : Asthma - Current Medical Diagnosis and Treatment 2015Document4 pagesDefinition & Pathogenesis (Ngân) : Asthma - Current Medical Diagnosis and Treatment 2015everydayisagift9999No ratings yet
- COPDDocument5 pagesCOPDElenaCondratscribdNo ratings yet
- Omalizumab: Clinical Use For The Management of AsthmaDocument14 pagesOmalizumab: Clinical Use For The Management of Asthmaall_dedicateNo ratings yet
- Zuhaib SynopsisDocument24 pagesZuhaib Synopsisthehealer7No ratings yet
- Eosinophilic Pneumonia-A Case ReportDocument1 pageEosinophilic Pneumonia-A Case ReportReitza RevilNo ratings yet
- Pathogenic Mechanisms in Asthma and COPDDocument24 pagesPathogenic Mechanisms in Asthma and COPDWilliamRayCassidyNo ratings yet
- Chlamydophila Pneumoniae, Mycoplasma Pneumoniae Infections, and Asthma ControlDocument10 pagesChlamydophila Pneumoniae, Mycoplasma Pneumoniae Infections, and Asthma ControlReza NovitaNo ratings yet
- Allergic Bronchopulmonary Aspergillosis: DR S - Fazlullah Guided by DR D.G. Mhaisekar SirDocument56 pagesAllergic Bronchopulmonary Aspergillosis: DR S - Fazlullah Guided by DR D.G. Mhaisekar SirFazlullah HashmiNo ratings yet
- Respiratory ReviewDocument8 pagesRespiratory ReviewJessica GonzalezNo ratings yet
- Imaging of Thoracic Aspergillosis: Prof. G Ferretti Chu GrenobleDocument50 pagesImaging of Thoracic Aspergillosis: Prof. G Ferretti Chu GrenobleIqbal AbdillahNo ratings yet
- Chronic Obstructive Pulmonary Disease and Anaesthesia: Andrew Lumb Mbbs Frca Claire Biercamp MBCHB FrcaDocument5 pagesChronic Obstructive Pulmonary Disease and Anaesthesia: Andrew Lumb Mbbs Frca Claire Biercamp MBCHB FrcaHidayati IdaNo ratings yet
- Pulmonary EosinophiliaDocument19 pagesPulmonary EosinophiliaOlga GoryachevaNo ratings yet
- Imaging in Chronic Obstructive Pulmonary DiseaseDocument9 pagesImaging in Chronic Obstructive Pulmonary DiseasePramusetya SuryandaruNo ratings yet
- Late-Onset Pompe Disease With Left-Sided BronchomalaciaDocument4 pagesLate-Onset Pompe Disease With Left-Sided BronchomalaciaAnaNo ratings yet
- SURGERY Important NotesDocument14 pagesSURGERY Important Notesnob2011nobNo ratings yet
- Eosinophilic Inflammation in Cough Variant Asthma: A. Niimi, R. Amitani, K. Suzuki, E. Tanaka, T. Murayama, F. KuzeDocument6 pagesEosinophilic Inflammation in Cough Variant Asthma: A. Niimi, R. Amitani, K. Suzuki, E. Tanaka, T. Murayama, F. KuzeYediftrisnawan 1995No ratings yet
- All That WheezesDocument27 pagesAll That WheezesMITZILA FLORESNo ratings yet
- Status AsthmaticusDocument22 pagesStatus AsthmaticusGali Kesuma100% (1)
- OkanoDocument8 pagesOkanostanleyNo ratings yet
- Thursday Teaching SessionsDocument15 pagesThursday Teaching SessionsSolomon Seth SallforsNo ratings yet
- Respiratory Passmedicine 2020Document555 pagesRespiratory Passmedicine 2020Vikrant100% (2)
- Asthma and Its ManagementDocument29 pagesAsthma and Its Managementጉዞ tubeNo ratings yet
- Status AsmatikusDocument8 pagesStatus AsmatikusFebrianaNo ratings yet
- Estado Asmatico: September 2015Document12 pagesEstado Asmatico: September 2015Jaeline Arleth Macias EscobarNo ratings yet
- Status AsmatikusDocument43 pagesStatus AsmatikusRIA100% (1)
- Chronic Obstructive Pulmonary DiseaseDocument8 pagesChronic Obstructive Pulmonary DiseaseYessamin Paith RoderosNo ratings yet
- Management of Intraoperative Bronchospasm: Dr. ImranDocument49 pagesManagement of Intraoperative Bronchospasm: Dr. ImranhellodrvigneshwarNo ratings yet
- Pulmonary Disorders: Dr. Manal Shafik Swelem Lecturer of Obstetrics & GynecologyDocument48 pagesPulmonary Disorders: Dr. Manal Shafik Swelem Lecturer of Obstetrics & Gynecologysalah subbahNo ratings yet
- Abpa Vs Ia 13223 - 2016 - Article - 170Document5 pagesAbpa Vs Ia 13223 - 2016 - Article - 170sricharangodNo ratings yet
- 1 HemoptysisDocument3 pages1 HemoptysisrenNo ratings yet
- "Imitators" of The ARDS Implications For Diagnosis and Treatment Acute Lung Injury (ALI) and ARDS (ALI/ARDS)Document22 pages"Imitators" of The ARDS Implications For Diagnosis and Treatment Acute Lung Injury (ALI) and ARDS (ALI/ARDS)Odett EzzatNo ratings yet
- Spectrum of AsperDocument11 pagesSpectrum of Asperjohannesdimas93No ratings yet
- Asthma and COPD in Alpha 1 Antitrypsin Deficiency Evidence For The Dutch HypothesisDocument10 pagesAsthma and COPD in Alpha 1 Antitrypsin Deficiency Evidence For The Dutch HypothesisMohammed SaleetNo ratings yet
- Jurnal Asma 2 PDFDocument6 pagesJurnal Asma 2 PDFAgus PramonoNo ratings yet
- Hemoptysis in A Healthy 13-Year-Old Boy: PresentationDocument5 pagesHemoptysis in A Healthy 13-Year-Old Boy: PresentationluishelNo ratings yet
- 2 - Respiratory Notes MRCP-I Passmedicine 2017Document92 pages2 - Respiratory Notes MRCP-I Passmedicine 2017kathi raja sekhar100% (1)
- Athira UDocument22 pagesAthira UJuvana LachuNo ratings yet
- Conundrum in An Asthma Exacerbation: BMJ Case Reports May 2016Document5 pagesConundrum in An Asthma Exacerbation: BMJ Case Reports May 2016Jamaica Malunes ManuelNo ratings yet
- Management of Primary Spontaneous PneumothoraxDocument6 pagesManagement of Primary Spontaneous PneumothoraxPendragon ArthurNo ratings yet
- Asthma Bahan Bacaan LengkapDocument18 pagesAsthma Bahan Bacaan LengkapBambang PutraNo ratings yet
- Immunology of Asthma and ChronicDocument10 pagesImmunology of Asthma and ChronicMeldaNo ratings yet
- Pneumonia: V. Mandang, M.DDocument44 pagesPneumonia: V. Mandang, M.DMeggy SumarnoNo ratings yet
- 01-Obstractihe Pulmonary Diseases (Asthma) PDFDocument50 pages01-Obstractihe Pulmonary Diseases (Asthma) PDFsima.koye2005No ratings yet
- DR Ambreen Shams NephrologistDocument58 pagesDR Ambreen Shams NephrologistAamer NaeemNo ratings yet
- Resume-Vandalyn Collins Mcgrue Msn4Document7 pagesResume-Vandalyn Collins Mcgrue Msn4Anonymous UEQPru0aNo ratings yet
- CHOLECYSTECTOMYDocument3 pagesCHOLECYSTECTOMYlovelysummerNo ratings yet
- Probiotics Good Choice Remission IBDDocument13 pagesProbiotics Good Choice Remission IBDreadalotbutnowisdomyetNo ratings yet
- An Introduction To Breast CancerDocument22 pagesAn Introduction To Breast Cancergiovanna2004No ratings yet
- FCM L1 - The Philippines Cancer Control Program (PCCP)Document7 pagesFCM L1 - The Philippines Cancer Control Program (PCCP)Jessa BidionesNo ratings yet
- Waxing Full Leg (Final)Document5 pagesWaxing Full Leg (Final)Lionel YdeNo ratings yet
- Abnormal Midwifery: by Gladys M. BSN, KRCHNDocument352 pagesAbnormal Midwifery: by Gladys M. BSN, KRCHNMercy KeruboNo ratings yet
- X Rays Benefit RiskDocument16 pagesX Rays Benefit RiskGianne KuizonNo ratings yet
- PCT 211Document380 pagesPCT 211ezeudunicholas16No ratings yet
- 2000 - Solano-Gallego Et Al. - The Ibizian Hound Presents A Predominantly Cellular Immune Response Against Natural Leishmania InfectionDocument9 pages2000 - Solano-Gallego Et Al. - The Ibizian Hound Presents A Predominantly Cellular Immune Response Against Natural Leishmania Infectionvltg_35643No ratings yet
- A1.Fundamentals - 25item With Rationale (NCLEX)Document5 pagesA1.Fundamentals - 25item With Rationale (NCLEX)Blardy Falking You Benchod BlardyNo ratings yet
- Neuralgia TrigeminalDocument5 pagesNeuralgia TrigeminalcantikarevieraNo ratings yet
- Arterial CannulaDocument52 pagesArterial CannulaRuchi VatwaniNo ratings yet
- NYSTATIN-nys Tatin S Us Pens Ion Morton Grove Pharmaceuticals, IncDocument5 pagesNYSTATIN-nys Tatin S Us Pens Ion Morton Grove Pharmaceuticals, IncZeyad A AbdullahNo ratings yet
- The Association Between Dietary Acrylamide Intake and The Risk of Type 2 Diabetes Incidence in The Tehran Lipid and Glucose StudyScientific ReportsDocument8 pagesThe Association Between Dietary Acrylamide Intake and The Risk of Type 2 Diabetes Incidence in The Tehran Lipid and Glucose StudyScientific ReportsFifi RetiatyNo ratings yet
- PERSPEKTIF KEPERAWATAN ANAK - IndonesiaDocument13 pagesPERSPEKTIF KEPERAWATAN ANAK - IndonesiaAgus MardiansyahNo ratings yet
- Roleplay ISBAR Bhs InggrisDocument2 pagesRoleplay ISBAR Bhs InggrisPutri fajrianti SultanNo ratings yet
- Reprocessing and Preparation of Devices BK 9103302 en Master 1904 2 PDFDocument36 pagesReprocessing and Preparation of Devices BK 9103302 en Master 1904 2 PDFCinthia PachecoNo ratings yet
- Immunotec Whey To Go!: Immunotec Is Building An Empire On Patented ResultsDocument5 pagesImmunotec Whey To Go!: Immunotec Is Building An Empire On Patented Resultsapi-26034055No ratings yet
- COVID 19 Outbreak Prediction and Forecasting in Bangladesh Using Machine Learning AlgorithmDocument7 pagesCOVID 19 Outbreak Prediction and Forecasting in Bangladesh Using Machine Learning AlgorithmEditor IJTSRDNo ratings yet
- Kunj Sakit MeiDocument178 pagesKunj Sakit MeiParnart ChristineNo ratings yet
- Revised Daily Inventory FormDocument1 pageRevised Daily Inventory FormMary Terybel Lasay-astilloNo ratings yet
- Inggris Dental TherapistDocument3 pagesInggris Dental TherapistKurniawan JuliantoNo ratings yet
- Covid Test CentersDocument3 pagesCovid Test CentersDelaware Public MediaNo ratings yet
- Paediatricians (Child Hospitals)Document10 pagesPaediatricians (Child Hospitals)vinod bhadakeNo ratings yet