Professional Documents
Culture Documents
VERTİGO
VERTİGO
Uploaded by
sevval uluurgunCopyright
Available Formats
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
Available Formats
VERTİGO
VERTİGO
Uploaded by
sevval uluurgunCopyright:
Available Formats
VERTİGO
SALİH BAKIR | KBB NOTLARI 132
VERTİGO
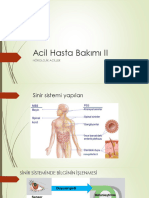
VESTİBÜLER SİSTEM FİZYOLOJİSİ
Vestibüler sistem dengenin sağlanmasında fonksiyonu olan 3 sensöryel sistemden biridir. Bu
sistemler şunlardır:
Vestibüler sistem
Vizüel sistem
Somatosensoriel (proprioseptif) sistem
Vizüel sistem, gözler aracılığı ile, proprioseptif sistem de kas, eklem ve tendonlar aracılığı ile
elde edilen duyuların MSS'ye gönderilmesini sağlayarak dengenin oluşmasında rol oynarlar.
Vestibüler sistemin end organını membranöz labirentte bulunan üç adet semisirküler kanal ile
utrikül ve sakkül oluşturur. Semisirküler kanallar, lateral, anterior ve posterior olmak üzere üç
adettir. Bir uçları genişleyerek ampulla adını alır.
Semisirküler kanallar açısal hareketlere,
Ampullalarda crista adı verilen bir bölgede tüylü
utrikül ve sakkül ise yerçekimi ve lineer
hücreler içeren epitel bulunur. Bu tüylü
hareketlere karşı duyarlıdırlar. Baş
hücrelerin ürettiği mukopolisakkarit ve keratin
hareketleri ile oluşan endolenf akımı,
içeren jelatinöz yapıya kupula denir.
cupula ve makulalardaki jelatinöz
Semisirküler kanalların değişik doğrultuda
membran ve silialarda harekete ve
olması çeşitli yönlerdeki hareketlere koordine
elektriksel stimulusa neden olur.
olabilmeyi sağlar. Her üç semisirküler kanal
karşı taraftaki eşdeğerine simetriktir. Utrikül ve sakkül vestibulum içerisinde medial duvarda
yerleşmişlerdir. Bunların medial yüzündeki tüylü hücreler içeren bölgelerine macula utriculi ve
macula sacculi adı verilir. Bu makulalarda jelatinöz bir membranla örtülüdür. Jelatinöz membran
üzerindeki kalsiyum karbonat kristallerine otolit denir.
VERTİGO TANIMI
Vertigo, kısaca hareket illüzyonu veya halüsinasyonu olarak tarif edilir. Bu hareket rotatuar veya
lineer olabilir. Rotatuar vertigo genellikle periferik vestibüler sistem patolojilerinde görülmesine
rağmen nadiren santral sebepli de olabilir. Aralarında kesin sınırlar olmamasına rağmen değişik
isimlerle anılan denge bozuklukları vardır. Bunlar dizziness, unsteadiness ve lightheadedness
olarak sayılabilir. Bu bozukluklar hastalar tarafından "düşecek gibi oluyorum", "yer ayağımın
altından kayıyor", "cisimler yer değiştiriyormuş gibi geliyor', "başım sanki omuzlarımın üstünde
değil" gibi cümlelerle ifade edilir. Tüm bu denge bozukluklarına vertigo denir.
SALİH BAKIR | KBB NOTLARI 133
NİSTAGMUS
Nistagmus göz küresinin tekrarlayıcı istemsiz hareketleridir. Santral sinir sistemi, oküler sistem
yada vestibuler sistemle ilgili fonksiyon bozukluklarında ortaya çıkan önemli bir bulgudur ve
tanıdaki asıl değeri özelliklerinin tam olarak belirlenmesi halinde mevcut lezyonun
lokalizasyonu yada bölgesi hakkında fikir edinilebilmesindendir.
Nistagmus sabit bir objenin hastanın her iki gözünden belirli bir uzaklığa (bu uzaklık ortalama
50 cm olarak kabul edilir) tutulmasıyla araştırılır. Daha sonra obje sağ ve sol yanlara, yukarı ve
aşağı konumlara sırasıyla yer değiştirmek suretiyle gözdeki devinim hareketleri izlenir.
Objenin yana olan hareketleri sırasında kişinin bakış açısının 30 dereceyi geçmemesine dikkat
edilmelidir. Bu açıdan daha büyük bakışlarda kişide fizyolojik nistagmus oluşacaktır. Fizyolojik
nistagmus dışında periferik (vestibüler) ve santral nistagmus tipleriyle karşılaşılır.
Vestibüler nistagmus tipik olarak vestibüler labirentin uyarılması ile ortaya çıkan yavaş faz
(Vestibülo-oküler refleks tarafından oluşturulur) ve santral kompanzasyon (retiküler formasyon
tarafından) mekanizmaları ile gözü eski pozisyonuna getiren hızlı faz olmak üzere iki bilesenden
oluşmaktadır. Gözün hızlı hareketi daha kolaylıkla farkedildiği için nistagmusun yönü hızlı
hareket yönü olarak kabul edilir. Yavaş faz nistagmusu meydana getiren nedenle ilgilidir bu
bakımdan tanıda daha büyük değer taşır. Vestibuler nistagmuslarda bu iki faz birbirinden tam
olarak ayrıldığı halde, oküler nistagmuslarda hızlı ve yavaş hareket ayrımı kalmaz. Göz her iki
yönde aynı hızlı hareketi yapar ki buna pandüler nistagmus denilir. VOR (Vestibülo-oküler
refleks), nistagmusun gözle izlenmesi yada nistagmografi yöntemleriyle incelenir.
Nistagmus; horizontal, horizonto-rotatuar, rotatuar, vertiko-rotatuar, vertikal, oblik olabilir.
Horizonto-rotatuar nistagmus kompanse olmamış, akut, unilateral periferik patolojiyi
düşündürür. Tipik olarak horizontal nistagmusun yavaş fazı patoloji tarafına; hızlı fazı karşı
tarafa vurur.
Spontan nistagmus: Herhangi bir uyaran olmaksızın, patolojiye bağlı olarak göz kürelerinde
izlenen, istemsiz, ritmik ve konjuge hareketlerdir. Hastada düz ileri, sağa ve sola bakışta
nistagmus aranır. Periferik nistagmus Periferik nistagmuslar asla vertikal,
bilateral ve konjugedir, sıklıkla horizonto- unilateral veya diskonjuge olmaz, santral
rotatuardır, horizontalde olabilir, yön hadise aranmalıdır.
değiştirmez ve fiksasyonla kaybolur. Santral
nistagmus ise diskonjuge (yani her iki göz hareketi birbirinden ayrı) ve unilateral de olabilir,
horizontal olabilir, oblik, vertikal veya karışıkda olabilir, yön değiştirir, fiksasyonla kaybolmaz
hatta artabilir. Spontan vestibüler nistagmus 3 dereceye ayrılır (Alexander kuralı): Sağa
nistagmusu olan bir hastada nistagmus sadece sağa bakışta ortaya çıkıyorsa birinci derece, düz
bakışta da varsa ikinci derece, eğer sola bakışta dahi sağa nistagmus varsa üçüncü derece
nistagmustan bahsedilirki çok şiddetli bir nistagmusu ve baş dönmesini ifade eder.
SALİH BAKIR | KBB NOTLARI 134
PERİFERİK SANTRAL VERTİGO AYRIMI
Vertigonun etyolojisinde en sık periferik veya santral vestibüler patolojiler rol oynar. Ayrıca
vizüel hastalıklar, serebellar, piramidal, kardiak veya metabolik hastalıklar rol oynayabilir. Bu
nedenle vertigolu hastaların çok dikkatle incelenmesi gerekmektedir.
TABLO: PERİFERİK SANTRAL VERTİGO AYRIMI
PERİFERİK VERTİGO SANTRAL KAYNAKLI VERTİGO
Ani başlar, birkaç haftada çoğu düzelir Yavaş gelişir, haftalarca aylarca sürebilir
Ataklar şeklinde ve kısa sürer, giderek Uzun sürer, giderek şiddeti artar
şiddeti azalır
Vertigoya vertijinöz semptomlar eşlik Vertijinöz semptomlar yoktur, hasta
eder, hasta streslidir rahattır
Vertijinöz semptomlar şiddetli ve uzun Daha az şiddetlidir
sürer
Otolojik bulgular (işitme kaybı, tinnitus) Beklenmez, nadir
eşlik eder
Nörolojik bulgular yoktur Vardır (diplopi, dismetri, disartri,
dengesizlik..)
Dix-halpike testinde latent dönem vardır, Dix-halpike testinde latent dönem yoktur,
Latent dönemin ardından nistagmus nistagmus hemen başlar, pozisyon devam
başlar, 20-30 sn sürer, bir dakikayı hiçbir ettirildiği sürece nistagmus devam eder,
zaman geçmez genelde 1 dakika veya daha uzundur
Nistagmus torsiyonel ve geotropiktir Saf horizontal, vertikal, ageotropik
olabilir
Vizüel fiksasyon (sabit bakış) ile Olmaz
nistagmus inhibe olur
Fatique vardır Fatique yoktur, testin tekrarıyla aynı
şiddet-şekilde nistagmus görülür
Hasta oturunca nistagmus yön değiştirir Hasta oturur pozisyona gelince
nistagmus durur
SALİH BAKIR | KBB NOTLARI 135
VERTİGO TANISI
POLİKLİNİKTE UYGULANABİLECEK VESTİBÜLER TESTLER
İşaret testi (parmak-burun testi): Hasta kendi işaret parmağı ile burnuna ve muayene eden
kişinin parmağına dokunur. Bu hareketi arka arkaya yapar. Daha sonra gözü kapalı tekrarlanır.
Beceri kaybı serebeller patoloji lehinedir.
Tonus muayenesi: Hasta ayakları yere değmeden oturur. Her iki kolunu yere paralel olarak öne
uzatır ve gözlerini kapatır. Yere doğru seviye kaybeden kol tarafında tonus kaybı vardır.
Serebellar patoloji lehine değerlendirilir.
Past-pointing testi: Klinisyenin sabit duran eline karsılık hasta, gözleri kapalı olarak ve öne
gergin kollarını tam yukarı pozisyondan yatay pozisyona getirerek isaret parmagını klinisyenin
isaret parmagına hizalamaya çalışır. Periferik vestibüler patolojilerin kompanse olmadıgı
dönmede patoloji olan tarafa sapma gözlenir.
Yürüme testleri: Hastanın önce gözleri açık daha sonra kapalı olarak düz bir çizgi üzerinde
ileri-geri yürümesi istenir. Dakikada 60 adım atacak hızda yapılan bu test sonucunda bir yöne
doğru 30 dereceden fazla sapma (gözleri açıkken) periferik patoloji lehine kabul edilir. Gözler
kapalı iken üzere patoloji tarafına sapma daha fazla olur. Santral patolojilerde adımlar arasında
koordinasyonsuzluk vardır ve hasta sendeler.
Romberg testi: Hastadan elleri birbirine kenetli, ayakları bitişik şekilde gözleri açık olarak dik
durması istenir. Daha sonra gözlerini kapaması istenir. Periferik vestibüler patolojilerde göz
açıkken rahatça sağlanan denge gözler kapatılınca bozulur. Hastanın patolojinin olduğu tarafa
düşmesi beklenir. Serebellar patolojilerde bir tarafa doğru olan düşme eğilimi gözü kapatmakla
etkilenmez. Eger hasta gözleri açıkken de dengesini sağlayamıyorsa santral patolojiler
düşünülmelidir.
Keskinlestirilmiş Romberg testi: Klasik Romberg testinin yetersiz kaldığı durumlarda
yapılabilir. Bu testte hasta bir ayagın burnu ile diğer ayagın topugu arka arkaya gelecek şekilde
bir çizgi üzerinde durur. Göz açıkken olmayan dengesizligin gözler kapatılınca ortaya çıkması
pozitif olarak kabul edilir. Sadece keskinlestirilmis Romberg testinde pozitiflik olması unilateral
ve kompanse olmamıs hafif periferik vestibüler patolojileri gösterir.
Unterberger testi: Hastanın ellerini ileriye doğru uzatması ve olduğu yerde adımlarını sayması
istenir. Başlangıçta açık olan gözler daha sonra kapatılır. Normal yürüme hızında 60 adım sayan
hastanın giderek artan bir şekilde bir tarafa doğru dönmesi, yöneldiği tarafta akut periferik
vestibüler patolojiyi düşündürür. Unilateral periferik patoloji için kriter vücudun 45°’yi aşan bir
açıyla, tekrarlanan testlerde istikrarlı şekilde aynı tarafa dönmesidir.
SALİH BAKIR | KBB NOTLARI 136
Fistül testi: Perilenf fistülünü tespit etmek için yapılır. DKY’na pozitif basınç verilerek vertigo ve
nistagmus gözlenir. Testin (+) olması fistülü göstermekle beraber labirentinde halen fonksiyon
gösterdiğine işarettir. Yani nonfonksiyone labirentte fistül olsa dahi test (-) çıkacaktır. Bu
nedenle test (-) çıkması fistülü ekarte etmez. Meniere ve sifilizde de bu test (+) çıkabilir.
Dix-Hallpike manevrası: Hasta muayene masasına oturtulur. Aniden her iki omuzu muayene
masasına değecek şekilde sırtüstü yatırılıp, başı masadan aşağıya sarkıtılır ve kulaklardan biri
aşağı gelecek şekilde baş çevrilir. Hastada nistagmus aranır. Belirli bir latent periyodu takiben
aşağıda kalan kulak tarafına vuran, manevra tekrarları ile yön değiştirmeyen ve yorulan
nistagmus BPPV için patognomoniktir. Nistagmusa hastanın günlük hayatta karşılaştığı tipte bir
baş dönmesi eşlik eder.
LABORATUVARDA UYGULANABİLECEK VESTİBÜLER TESTLER
Kalorik test: Stimulan olarak sıklıkla su (30 derecede soğuk ve 44 derecede sıcak su, perfore
kulaklarda hava) kullanılır. Lateral semisirküler kanaldaki ısıya bağlı olarak değişen endolenf
hareketleri değerlendirilir. İrrigasyondan 20 saniye sonra nistagmus başlar, 40 saniye sonra
maksimum yoğunluğa ulaşır, 3 dakika içinde de sonlanır. Her iki kulakta sıcak ve soğuk
uyaranlarla elde edilen nistagmus latensleri, devam etme süreleri birbirileri ile karşılaştırılır.
%20 den fazla fark varsa parezi denir. Labirentin fonksiyon dışı kaldığı hastalıklarda uyarı
gerçekleşmez ve kanal paralizisi tabiri kullanılır. Bu sonuçlar periferik patoloji lehinedir.
Rotasyon testleri: Vestibüler sistem ısı (soğuk-sıcak hava-su) ile uyarılabildiği gibi hastanın
bilgisayarla kontrol edilen özel bir sandalyede döndürülmesiyle de uyarılabilir, üstelik daha
doğal biçimde uyarılır. Dezavantajı kulaklar birbirileriyle karşılaştırılamaz.
Nistagmografi: Spesifik bir hastalık teşhisi konamaz ancak organik bir patoloji olup olmadığı
yada santral yada periferik olup olmadığı söylenebilir. Sadece vestibulooküler refleks (VOR)
değerlendirilir. Vestibulospinal refleks değerlendirilemez. Saccade testi (sakkadik göz
hareketleri), bakış (gaze), oküler pursuit (takip), optokinetik ve pozisyonel göz hareketleri
değerlendirilir. 2 metod vardır:
Elektronistagmorafi (ENG): Göz kürelerinde oluşan pozisyon değişikliklerini saptayan
elektiriksel bir devreden oluşur. ENG ile nistagmus gözler açık, kapalı, karanlıkta
kaydedilebilir. Nistagmusun süresi ve şiddeti ölçülerek kayıt edilir. Elektrik akımının neden
olduğu parazitlenmeye karşı filtre kullanılmalıdır. Uygulanması zaman alır.
Videonistagmografi: Kızıl ötesi ışınlara duyarlı kameralar ile göz hareketlerinin direkt
olarak izlenmesini sağlayan bir yöntemdir. Elektrot gerektirmez. Herhangi bir filtreleme
işlemine gerek duyulmaz. Biyolojik gürültü ve elektrot iletim problemlerinden kaynaklanan
artefaktlar olmaz. Dezavantajı ise gözler kapalı iken ve iris problemleri olan hastalarda kayıt
yapma imkanı yoktur.
SALİH BAKIR | KBB NOTLARI 137
VEMP (Vestibular Evoked Myogenic Potentials=Vestibüler Uyarılmış Miyojenik
Potansiyeller): Yeni ve yaygınlaşmakta olan elektrofizyolojik ölçüm yöntemlerinden biridir.
Prensip olarak kulağa verilen şiddetli uyaran boyun kaslarında özellikle SKM kasında hareket
meydana getirir ve kastaki bu olayın EMG kaydı elektrotlar aracılığı ile yapılır. Kasa gelen
uyarının orijinin otolitik organlar, özellikle sakkül olduğu belirtilmiştir. Yani VEMP testi genel
olarak; sakkül, inferior-vestibüler sinir ve santral bağlantılarının normal çalışıp çalışmadığının
saptanmasında kullanılmaktadır.
VERTİGO YAPAN NEDENLER
Santral (nörojenik) veya periferik (end organ, vestibüler) nedenli hastalıklara bağlı olabilir.
VESTİBÜLER HASTALIKLAR
1. Benign Paroksismal
Pozisyonel Vertigo PERİFERİK VESTİBÜLER HASTALIKLARIN
(BPPV) VERTİGO SÜRESİNE GÖRE SINIFLANDIRILMASI
2. Vestibüler Nörit (VN) I. Saniyeler süren vertigo
Benign Paroksismal Pozisyonel Vertigo
3. Meniere Hastalığı
(İdiopatik=Primer II. Dakikalar -saatler süren vertigo
Endolenfatik Hidrops) İdiopatik endolenfatik hidrops (Meniere
Hastalığı)
4. Labirentit
Sekonder endolenfatik hidrops
5. Travma
III. Günlerce süren vertigo
Temporal kemik fraktürleri Vestibüler Nörit
Perilenf fistülü IV. Vertigo süresinin değişiklik gösterdiği
hastalıklar
6. Sekonder Endolenfatik
Hidrops Perilenf fistülü
Otolojik Sifiliz İç kulak travması
Cogan Hastalığı
Gecikmiş Endolenfatik Hidrops
Labirentit konusu ve travma alt başlığında yer alan temporal kemik fraktürleri ve perilenf fistülü
ayrı bir bölümde ayrıntılı olarak anlatılmıştır. Benign paroksismal pozisyonel vertigo, vestibüler
nörit ve Meniere hastalığı aşağıda ayrıntılı olarak anlatılmıştır. Ayrıca sekonder endolenfatik
hidropsa yol açan nedenlerden de aşağıda kısaca bahsedilmiştir.
SALİH BAKIR | KBB NOTLARI 138
Sekonder Endolenfatik Hidrops yapan nedenler:
Otolojik Sifiliz: Treponema Pallidum'un sebep olduğu bu hastalığın hem konjenital hem de
akkiz formunda labirent tutulumu görülebilir. Sifilitik labirentitde vestibüler semptomlarda
vardır ancak işitme kaybı daha ön plandadır. SNİK bilateral ve derindir. Vestibüler semptomlar
daha siliktir ve geç başlar. Klinik bazen Meniere benzeri olabilir. Hennebert belirtisi ve Tulio
Fenomeni de pozitif olabilir. Sifiliz tanısı laboratuvar (serolojik testler) ile konur. VDRL veya
daha hassas olan FTA-abs (en hassas), MHA-TP testleri yapılır. Tedavi penisilindir. Primer
hastalık düzelirse şikayetlerde kısmen düzelme görülür. Medikal tedaviye rağmen düzelmeyen
vakalara uygulanan endolenfatik kese dekompresyon ameliyatı ile vakalarda vertigo kısmen ya
da tamamen kontrol altına alınmış ancak çok az vakada işitme kaybı düzelmiştir.
Cogan hastalığı: Nadir görülür. SNİK (labirentit) yanında vertigo ve göz bulguları (en sık
keratit) görülür. Steroide iyi yanıt verir.
Gecikmiş Endolenfatik Hidrops: Daha önce kafa travması, labirentit, mastoidit, menenjit veya
bir başka sebepe bağlı olarak SNİK geçirme öyküsü olan hastalarda yıllar sonra Meniere
hastalığına benzer biçimde vertigo ataklannın görülmesini ifade eder. Diğer kulağın çoğunlukla
tamamen sağlam olması bu tanıyı destekler. Tedavi, karşı kulağın sağlam olduğu durumlarda
labirentektomidir. Hasta kulak daha iyi duyan kulak ise tedavi konservatiftir.
SANTRAL (NÖROJENİK) NEDENLİ VERTİGO YAPAN HASTALIKLAR
MSS’ni etkileyen birçok hastalık vertigo ve dengesizliğe yol açarak periferik vestibüler
hastalıkları taklit edebilir. Her ne kadar nörologlar tarafından değerlendirilsede bu iki durumu
birbirinden ayırdedebilmek için santral (nörojenik) nedenli vertigo yapan nedenleri bilmek
gerekir.
VASKÜLER HASTALIKLAR: Santral nedenli vertigoların en sık sebebidir. Spazm, tromboz,
emboli, hemoraji vasküler patolojilerin kaynağı olabilir.
Vertebrobasiller Yetersizlik (VBY): Yaşlılarda vertigonun sık görülen bir sebebidir.
Genellikle subklavian, vertebral veya basiler arterin aterosklerozu sonucu ortaya çıkar. En
önemli bulgusu vertigodur. Genellikle bir kaç dakika içinde düzelir. Sıklıkla bulantı kusma ile
beraberdir. Bunun dışında düşme atakları, görme defektleri, diplopi ve baş ağrısı olabilir.
Genellikle PICA etkilendiği için işitme kaybı görülmez ancak nadiren AICA (labirenti
besleyen arter) etkilenirse işitme kaybı olabilir. Teşhiste anjiografi yararlıdır ancak riskli
olduğu için rutin yapılmamaktadır. Tedavisinde DM, HT, hiperlipidemi gibi risk faktörleri
ortadan kaldırılmalıdır. Ayrıca antikoagülan tedavi gerekebilir. Beyin cerrahisi tarafından
bazen cerrahi uygulanabilir.
SALİH BAKIR | KBB NOTLARI 139
Migren: Migren en önemli bulgusu baş ağrısı olan vasküler kaynaklı bir hastalıktır. Baş
ağrısı ile birlikte vertigo, tinnitus, tat ve koku bozuklukları, bulantı-kusma, fotofobi, diare
gibi bulgular olabilir.
Lateral Medüller Sendrom (Wallenberg Sendromu): AICA, PICA, vertebral arter
oklüzyonları medüller bölgede infarkta yol açabilir. Vertigo, diplopi, disfazi, disfoni, bulantı-
kusma gibi bulgular çıkar. AICA etkilenirse işitme kaybı olabilir.
Serebellar İnfarkt: AICA, PICA, vertebral arter oklüzyonları yol açabilir. Şiddetli vertigo,
kusma ve ataksi görülür.
Vasküler Loop Sendromu: AICA veya dallarının internal akustik kanal içine doğru bir loop
(dirsek) yapması 8. sinire bası yaparak vertigo ve bazen işitme kaybına neden olabilir.
Teşhis, klinik bulgular, MRI veya CT ile konur. Vestibüler sinirin kesilmesi semptomları
ortadan kaldırır.
MULTİPL SKLEROZ: MS; etyolojisi bilinmeyen genellikle 3 veya 4. dekatta başlayan
demiyelinizasyona yol açan bir hastalıktır. Vakaların % 5'inde vertigo ilk semptomdur. İşitme
kaybı hastalığın seyri sırasında görülebilir. görme kaybı, diplopi, yürüyüş ataksisi, tremor
sayılabilir. Teşhis BOS bulguları ve MRI ile konur. Kesin bir tedavisi yoktur.
MSS TÜMÖRLERİ: Bası veya destrüksiyon sonucu vestibüler bulgulara yol açabilirler. Akustik
nöroma, meningioma gibi pontoserebellar köşe tümörlerinde hastanın ilk ve en önemli bulguları
işitme ve vestibüler sistem ile ilgilidir. Köşe tümörleri dışındaki MSS tümörleri ve serebellum
tümörlerinde başka nörolojik bulgular (ataksi, inkoordinasyon, diplopi, dizartri..) ön planda
olabilir.
TRAVMALAR: Kafa travmaları santral vertigoya yol açabilir.
EPİLEPSİ: Santral vertigo nedeni olabilir.
BENİGN PAROKSİSMAL POZİSYONEL VERTİGO (BPPV)
Benign paroksismal pozisyonel vertigo (BPPV), vertigo şikayeti ile saglık kurumlarına başvuran
hastalar arasında en sık saptanan periferik vestibüler hastalıktır. Periferal vestibüler hastalığı
olanlar arasında BPPV sıklığı % 25-40 olarak belirtilmiştir. BPPV sadece spesifik baş pozisyonu
ile ortaya çıkan, şiddetli ve kısa süren vertigo ile karakterizedir. Ortalama görülme yaşı 30-40
olup kadınlarda görülme oranı erkeklere göre fazladır. İşitme kaybı yoktur.
Etyolojide travma (stapes, KOM cerrahisi gibi otolojik cerrahi travmalar ve non cerrahi
travmalar), infeksiyon (ör:V.nörit), vasküler bozukluklar, migren (özellikle çocuk hastada BPPV
varsa akla migren gelmeli) uzun yolculuklar ve uzun süre yatmayı gerektiren hastalıklar
suçlanmakla birlikte büyük çoğunluğu idiopatiktir.
SALİH BAKIR | KBB NOTLARI 140
Devam süresi ve rekürrens özelliklerine göre BPPV üç gruba ayrılır. Bunlar geçici, rekürren ve
sürekli tiplerdir. Geçici tip aniden başlar, haftalar-aylar içerisinde düzelir ve tekrarlamaz.
Rekürren tipte arada normal dönemlerin olduğu rekürren BPPV atakları vardır ve hastalık
haftalar, yıllar boyunca ara ara tekrarlayabilir. Sürekli formda ise vertigo remisyon
göstermeksizin bir yıldan daha uzun bir süre devam eder ki bu gruba cerrahi gerekebilir.
PATOFİZYOLOJİ
BPPV, baş pozisyonundaki değişikliklerle oluşan vertigo ile karakterize olup, bu durum iki
hipotezle açıklanmaya çalışılmıştır: Kupulolitiasis ve kanalolitiasis.
Kupulolitiasis: Bu hipoteze göre utrikul makulasından kopan otokonialar posterior
semisirküler kanal (PSK) kupulasına yapışarak, kupulayı yerçekimine karşı daha duyarlı hale
getirir denilmiştir. PSK yerçekimi eksenine paralel hale geldiğinde, kupulanın artan yoğunluğu
nedeniyle uyarılmakta nistagmus ve vertigo oluşmaktadır.
Kanalolitiasis: Dix-Hallpike manevrasında gözlenen nistagmusun özelliklerinin kupulolitiasis
teorisiyle yeterince açıklanamayışı ve PSK oklüzyonuna yönelik yapılan cerrahilerde kanal
içinde serbest tebeşir gibi beyaz partiküllerin gözlenmesi görüşleri değiştirmiştir. Günümüzde
patolojinin PSK içinde serbest hareket edebilen otokonial partiküllere bağlı (kanalolitiazis)
olduğu daha kabul görmektedir. Bu hipoteze göre dejeneratif debrisler PSK içerisinde serbestçe
yüzmekte, özellikle en alt seviyede bulunan PSK uzun kolunda birikmekte, baş pozisyonu
değiştiği anda (semisirküler kanal kupulası endolenfle aynı spesifik yoğunluğa sahiptir, bu
nedenle baş hareketleriyle normalde uyarılma olmaz, ancak otolitler bu eşdeğer yoğunluğu
bozar) otolitlerin kupulayı hareket ettirmesi sonucu nistagmus ve vertigo olusturmaktadır.
Özellikle yerçekimine karşı olan hareketlerde belirgindir (semisirküler kanallar angüler
akselerasyona duyarlıdır, yerçekimine duyarsızdır, ancak otolitler nedeniyle duyarlı hale gelir).
Utrikül ve sakkülün (bu ikisine otolit organlar denir) duyu reseptörlerine makula denir. Makula
üzerinde jelatinöz bir tabaka vardır. Bu tabaka üzerindede kalsiyum karbonat kristalleri
(otokonia) vardır. BPPV’de sorun, utrikülden düşen (sakkülden düşmesi zordur) bu
otokoniaların (kanalitler, otolitler veya dejeneratif debrisler de denir) PSK’ya (en sık PSK’da
görülür, sebeb yerçekimi etkisidir, LSK ve SSK’da nadir görülür) düşüp buradaki ampullaya
yapışıp ampulla içindeki kupulayı uyarması (kupulolitiasis) yada endolenf içinde serbest
gezerken kupulayı uyarmasıdır (kanalolitiazis).
Semisirküler kanalların duyu reseptörleri olan kristalar, ampulla (semisirküler kanalların şişkin
kısımları) içinde yer alır. Kristaların üzerindeki jelatinöz tabakaya kupula denir. Kupula,
ampullada endolenf ve serbest partiküller için bir bariyer oluşturmaktadır. İster kupulolitiasis,
ister kanalolitiazis hipotezi olsun, herikisinde de utrikul makulasından kopan otokoniaların
SALİH BAKIR | KBB NOTLARI 141
(dejeneratif debrisler) kupulada yaptığı ağırlık kupulanın uyarılması ve dolayısıyla kristaların ve
vestibüler nöronların uyarılmasına neden olur ve sonuçta nistagmus-vertigo oluşur.
BPPV’DE TANI VE DIX-HALLPIKE MANEVRASI
Anamnez: Hastaların hikayesi tipiktir. Özellikle bas hareketleri ile ortaya çıkan, saniyeler içinde
çıkıp bir dakikayı geçmeyen ciddi vertigo atakları mevcuttur. Ataklar daha ziyade yatakta bir
taraftan diğer tarafa dönerken ortaya çıkmakla birlikte hastalar vertigo atağının ne taraftan ne
tarafa dönerken ortaya çıktıgını belirtmektedirler. Hastalar aynı zamanda dönme hareketi
esnasında ortaya çıkan şikayetlerden yukarı baktıklarında, tıras olmak için başlarını
ekstansiyona getirdiklerinde de yakınmaktadırlar. Hastalar bu akut bas dönmesi atakları dısında
gün içerisinde bir takım denge problemleri de yaşamaktadırlar. Hastalarda işitme kaybı yoktur,
spontan nistagmus yoktur, nörolojik bozukluk yoktur.
Dix-Hallpike Manevrası (DHM): Hastalığın tanısında hikayedeki tipik özelliklerin yanı sıra
yapılacak olan Dix-Hallpike manevrasının önemi büyüktür. Ayırıcı tanı için odyometri yapılmalı,
gerektiğinde posterior fossa MR veya kranial MR (nörolojik bir bozukluktan şüpheleniliyorsa)
istenmelidir. Ancak klinik ve DHM, BPPV tanısı için yeterlidir. Hasta muayene masasının
kenarına yakın bir şekilde oturtulup baş 45 derece sağa çevrildikten sonra hastanın başı alttan
desteklenerek hasta başı masadan sarkacak hale getirilir. Bu şekilde latens periodun geçmesi
beklendikten sonra eğer baş dönmesi yok ise hasta doğrultulup aynı test diğer tarafa tekrarlanır.
Hastalarda testin (+) sayılabilmesi için tipik nistagmusun görüntülenmesi gerekmektedir.
DHM’nın (+) sayılabilmesi için gerekli tipik nistagmusun özellikleri şunlardır:
1- Nistagmusun ortaya çıkması için genelde saniyeler süren bir latens (latent dönem,
gecikme dönemi) vardır: Bu latens yaklaşık 2-10 sn’dir. Sebebini ise kanalolitiazis teorisi
açıklar. Kanal içersinde endolenfte gezinen otokonialar baş hareketi ile ve yerçekimi etkisi
ile kupulaya yönelir ve uyarmaya başlar, bu arada geçen süre latent dönemdir.
Kupulolithiasis bu latent dönemi açıklayamaz, çünkü debrisler zaten kupulaya yapışıktır,
latent dönem olmadan nistagmus olması gerekir.
2- Nistagmusun süresi 1 dakikanın altındadır: 2-10 sn’lik bir sürenin ardından otokonialar,
yerçekimi etkisi ile PSK kupulasında en alt seviyede birikmeye başlar. Bu yaklaşık 20-30 sn
sürer. Bir dakikayı hiçbir zaman geçmez. Bu süreçte giderek artan nistagmus gözlenir.
Otokoniaların hareketi durunca atak biter.
SALİH BAKIR | KBB NOTLARI 142
3- Nistagmus horizontorotatuvar ve geotropiktir: Torsiyonel (rotatuar) nistagmus her
zaman vardır. Sol kulak altta ise saat yönünde, sağ kulak altta ise saat yönü aksinedir.
Nistagmus superiora vurur. Bazen horizontal nistagmus görülsede rotatuar nistagmus eşlik
eder. Nistagmusun horizontal komponenti (hızlı fazı) altta kalan kulağa doğru vurur
(geotropik, yerçekimine uyan). Saf vertikal nistagmus BPPV degildir. Ageotropik (hızlı fazı
yukarda kalan kulağa doğru vuran, yerçekimine ters) nistagmus BPPV değildir.
4- Nistagmusa vertigo eslik etmektedir: Vertigoyla beraber vertijinöz semptomlar (genelde
bulantı, kusma nadir) eşlik eder.
5- Tekrar eden testler neticesinde nistagmus (ve vertigo) zayıflar, yorulur (fatique):
Bunun sebebi, manevranın tekrarıyla kanal içine girmiş olan otolitlerin dağılmasından ve bir
kısmının utrikula düşebilmesinden dolayıdır.
6- Hasta oturur pozisyona getirildiğinde biraz önce gözlenen nistagmusun tersi yönünde
bir nistagmus ortaya çıkar.
Yukarda sayılan özellikler, en sık görülen tip olan PSK içindir. Bunlar SSK’da da yine benzerdir.
Ancak LSK’da nistagmus horizontorotatuvar değildir, saf horizontaldir, rotatuar hareket yoktur
(torsiyonel değildir). SSK ve LSK kaynaklı pozisyonel vertigolar hakkında aşağıda kısaca bilgi
verilmiştir.
SÜPERİOR SEMİSİRKÜLER KANALDAN KAYNAKLANAN BPPV
Oldukça nadirdir (%1). PSK gibidir ancak inferiora doğru vuran nistagmus ile karakterizedir.
Tedavisinde Epley manevrası kullanılır. Cevap vermeyen vakalarda Semont manevrası ve
Brandt-Daroff manevraları kullanılmaktadır.
LATERAL(HORİZONTAL) SEMİSİRKÜLER KANALDAN (LSK) KAYNAKLANAN BPPV
Daha nadir görülür (%10). LSK’da otolitlerin toplanmasına bağlı olarak ortaya çıkar. Klinik
olarak hasta supin pozisyonda iken başını 90 derece patolojik tarafa çevirince daha şiddetli,
normal tarafa çevirince ise daha zayıf, altta kalan kulağa vuran (geotropik) horizontal nistagmus
ile karakterizedir. Torsiyonel değildir. Tedavide Barbekü Manevrası uygulanır. Bu manevrada
sırt üzeri yatan hastanın başı sağlam kulak tarafına 90 derece çevrilir. Nistagmus ve vertigo
sonlandıktan sonra hasta hızlı bir manevra ile 90 derece daha döndürülerek burnu asağı gelecek
şekilde çevrilir. 60 sn sonra yine 90 derece döndürülerek hasta kulak asağı gelecek şekilde
pozisyon verilir. 60 sn kadar daha beklendikten sonra hasta başı hafif fleksiyona gelecek şekilde
oturur pozisyona gelir.
SALİH BAKIR | KBB NOTLARI 143
BPPV ve SANTRAL VERTİGO FARKLARI
BPPV’de görülen vertigo ile santral hastalıklarda görülen vertigonun karakterleri farklıdır: Bir
dakikadan daha uzun süren, latent periyodu olmayan, fatique olmayan (yorulmayan), vertikal
olan, ageotropik olan, vertijinöz semptomlar olmayan, tekrarlanabilen, hasta oturur pozisyona
gelince duran nistagmuslarda akla santral patolojiler gelmelidir. Aşağıdaki tabloda aradaki
farklar gösterilmiştir.
TABLO: BPPV ve SANTRAL VERTİGO AYRIMI
BPPV SANTRAL VERTİGO
Latent dönem vardır, nistagmus birkaç Latent dönem yoktur, nistagmus hemen
saniye sonra başlar başlar
Latent dönemin ardından nistagmus Pozisyon devam ettirildiği sürece
başlar, 20-30 sn sürer, bir dakikayı hiçbir nistagmus devam eder, genelde 1 dk veya
zaman geçmez daha uzundur
Nistagmus önce giderek artar, sonra Nistagmus şiddeti sabittir
azalır
Nistagmus torsiyonel ve geotropiktir Saf horizontal, vertikal, ageotropik
olabilir
Fatique vardır, testin tekrarıyla Fatique yoktur, testin tekrarıyla aynı
nistagmus zayıflar şiddet-şekilde nistagmus görülür
Nistagmusa vertigo ve vertijinöz Vertigo-vertijinöz semptomlar yoktur,
semptomlar eşlik eder, hasta streslidir hasta rahattır
Hasta oturur pozisyona gelince Hasta oturunca nistagmus durur
nistagmus yön değiştirir
BPPV’DE TEDAVİ
Tedavide amaç; vestibülden (sıklıkla utrikul) kopan bu partiküllerin (kanalitler, endolenfatik
debrisler) repozisyon manevraları ile tekrar vestibüle döndürülmesi-düşürülmesidir. Bu amaçla
ilk manevra 1980’de Brandt ve Daroff tarafında tanımlandı. 1988 yılında Semont kendi adı ile
anılan repozisyon manevrasını tarif etti. Ancak Epley tarafından tarif edilen daha kolay
uygulanabilen ve daha etkin manevranın kullanılması ile bu yöntemler büyük ölçüde terk edildi.
Bir kısım hastalarda spontan remisyon bildirilmiş ise de DHM (+) olan hastalar medikal tedavi
SALİH BAKIR | KBB NOTLARI 144
veya takip verilerek gönderilmemeli, başarı şansı oldukça yüksek olan kanalit repozisyon
manevraları ile tedavi edilmelidir. Cerrahi tedavi ise her türlü tedavi yöntemine rağmen düzelme
göstermeyen vakalara uygulanır.
KANALİT REPOZİSYON MANEVRALARI
Epley Manevrası: Esas olarak PSK’dan kaynaklanan BPPV için uygulanır. Zaten BPPV’nin en sık
görülen formu PSK kaynaklı BPPV’dir. Çünkü utrikül makulasından kopan otokonialar
yerçekiminin etkisi ile en alt pozisyonda yerlesmiş olan PSK uzun koluna düşerler (kupulaya
yapışırlar; kupulolitiazis veya endolenf içinde asılı kalırlar; kanalolitiazis). Bu manevrada PSK
kupulasına yerleşmiş ve kupulayı irite ederek bas dönmesine neden olan kanalitler (Ca karbonat
kristalleri) kanal boyunca hareket ettirilip PSK ile SSK oluşturduğu common crustan utrikul içine
düşürülmeye çalışılır. Hastalara Epley manevrası yapılırken başın her hareket ettirildiğinde
vertigo ve nistagmusun olması, hastanın PSK içindeki otolitlerin hareket ettiği ve manevranın
başarılı olduğu anlamına gelmektedir. BPPV’si olan hastaların %90’ından fazlasında Epley
manevrasının etkinliği gösterilmiştir. Hastaların tedavisinde medikal tedaviye ihtiyaç
olmamakla birlikte manevra sırasında vertigo atağı fazla olan hastalara öncesinde
benzodiazepin grubu ilaçlar verilebilir.
Semont (serbestleştirme) manevrası: Epley manevrasına göre tolere edilmesi daha zor olan
bir test olup daha çok kupulolitiazis için gelistirilmistir. Sağ PSK problemi olan bir hastada baş
45 derece sola çevrildikten sonra hasta hızla sağ kolu üzerine yatırılır. Vertigo atağı olup
geçtikten sonra hasta aynı pozisyonda diğer tarafına yatırılır vertigo atağı geçinceye kadar
beklenir. Bu şekilde tek manevra ile hastaların %70-84’ünde iki manevra ile hastaların
%93’ünde iyileşme saptanmıstır. Bu manevra ile PSK kupulasına yapışık otolitlerin kupuladan
ayrılması hedeflenir hatta bunun için mastoid kemik üzerine vibratör koyan ekollerde
bulunmaktadır.
Brandt-Daroff Egzersizleri: Günde birkaç kez uygulanan, 2-3 hafta devam eden bir vestibüler
rehabilitasyon egzersizi olup, hasta evde yardımsız yapabilir. Hastanın sürekli olarak uyarılması
ile santral kompensasyonu arttırmaya yönelik bir uygulamadır. Hasta oturur pozisyonda iken
basını etkilenen tarafın tersine çevirir ve etkilenen tarafa doğru hızla yan yatar. 30 sn.
bekledikten sonra hızla oturur pozisyona geçer 30 sn. daha bekler. Başını diğer tarafa çevirerek
etkilenmeyen tarafa doğru hızla yatar, 30 sn. bekledikten sonra hızlıca oturur pozisyona gelir.
Hasta bu manevrayı günde 3 kez 10-20 tekrar şeklinde yapar. Egzersiz üst üstte iki gün baş
dönmesi olmayıncaya kadar yapılır. Bu egzersiz ile remisyon yüzdesi %98’in üzerinde
bildirilmistir. Bu yöntemin güçlükleri ise zaman alıcı olması, uygulama zorluğu göstermesi ve
takibinde yaşanan zorluklardır.
SALİH BAKIR | KBB NOTLARI 145
CERRAHİ TEDAVİ
BPPV tedavisinde uygulanan manevralar genelde hastalığın tedavisinde etkili iken
manevralardan fayda görmeyen çok küçük grup hastalar için cerrahi tedavi tanımlanmıştır.
Cerrahi öncesi DHM ile BPPV gösterilmeli ve 1 yıl boyunca repozisyon manevraları denenmiş
olmalıdır. Görüntüleme yöntemleri ile başka hastalık var mı ayırıcı tanı yapılmalıdır.
Uygulamalar PSK oklüzyonu ve singüler nörektomi şeklindedir. Sadece başka nedenli bir işitme
kaybı var ise labirentektomi yapılabilir.
PSK oklüzyonu: Mastoidektomi yapıldıktan sonra PSK’nın bulunup üzerindeki kemik labirentin
açılmasından sonra içinin kemik talaşı (veya kullanılmış diğer yöntemler; kas, fasia, fibrin glue,
streptomisinli gelfoam, CO2 lazer) ile doldurulma esasına dayanmaktadır. Böylelikle membranöz
labirent oklüde edilmektedir. BPPV cerrahisinde ilk seçenek olmalıdır, çünkü singular
nörektomiye göre daha kolay ve SNİK riski daha azdır.
Singular nörektomi: PSK ampullasının innervasyonunu sağlayan singular sinirin (posterior
ampullar sinir) innervasyonu ortadan kaldırılır. Daha zor bir tekniktir. Yuvarlak pencereden
girilerek (sinir yuvarlak pencerenin 2-3 mm altında) bir pik ile sinir avulse edilir. %90 başarı
bildirilmekle beraber postoperatif % 4-6 oranında SNİK riski sebebi ile tercih edilmemektedir.
VESTİBÜLER NÖRİT
Vestibüler nörit (VN), periferik vertigo sebepleri içinde BPPV ve Meniere hastalığı’ndan sonra
üçüncü sırada yer almaktadır. Eskiden vestibüler nöronit terimi kullanılırken, daha sonra
yapılan çalışmalarda inflamasyonun primer olarak gangliyon hücrelerinde degil de sinirin diğer
kısımlarında olmasından dolayı nörit tanımı kullanılmıştır.
VN, vestibüler fonksiyonIarın ani, unilateral kaybına bağlı olarak akut veya subakut başlangıçlı
vertigo ile karakterizedir. Beraberinde sıklıkla horizontal-rotatuar nistagmus, postural
dengesizlik, bulantı ve kusma olur. İşitme kaybı yoktur (koklear fonksiyonlar normaldir).
Nörolojik defısit yoktur. Sadece vestibüler fonksiyonlar etkilenmiştir.
Menierede olduğu gibi VN’de de vestibüler disfonksiyonun etiyopatogenezi bilinmemekle
beraber en sık viral enfeksiyonlarla ilişkili olabileceği düşünülmektedir. Çünkü değişik
çalışmalarda oranı degişmek üzere (%23-100) hastalığın ortaya çıkışından bir süre önce bir
ÜSYE anamnezi alınabilir ve bahar-kış aylarında daha sık rastlanır. Ayrıca postmortem
SALİH BAKIR | KBB NOTLARI 146
çalışmalarda viral enfeksiyonlara benzer vestibüler sinirde ve vestibüler duysal epitelde atrofi
görülmüştür.
VN’de hastalardaki en önemli semptomlar ani başlayan vertigo, bulantı - kusma ve nistagmustur.
Bu bulgular baş hareketleriyle artabilir. Vertigo tipik olarak saatler içinde başlar, günleri
kapsayacak şekilde ağır seyreder, sonra kademeli olarak azalır ve genellikle 1-3 hafta içinde
sonlanır. Ancak bazen 1 yıla kadar uzayabilir. Vakaların küçük bir kısmında akut dönem sonrası
BPPV oluşabilir. İşitme kaybı yoktur (labirentitten farklı olarak) ve nörolojik muayene
normaldir. Hastalarda dengesizlik olmakla birlikte düşmeden yürüyebilirler.
VN’de spontan nistagmus vardır (BPPV’de yoktur). Nistagmus her zaman horizontarotatuardır.
Fiksasyonla suprese olur.
VN genellikle tek bir atakla sınırlıdır, ancak nadirde olsa aynı yada karşı kulakta birden fazla
atak olabileceğini bildiren yayınlar mevcuttur.
VN tanısı için spesifik bir test bulunmamaktadır. Kalorik testin, şiddetli vertigo nedeniyle
hastalığın erken dönemlerinde yapılması zordur, 2-3 hafta sonra yapılır. Kalorik cevap tutulan
tarafta parsiyel veya komplet olarak kaybolmuştur. Odiometrik testler ve radyolojik incelemeler
(eğer gerekirse ayırıcı tanı amacıyla istenir) normal bulunur.
Teşhis klinik olarak konur. Muayenede yukarıda sayılan bulguların bulunması (ÜSYE öyküsü +
günler süren şiddetli vertigo ve beraberinde nistagmus, bulantı, kusma + spontan nistagmus
olması) ve beraberinde işitme kaybı ve nörolojik defisit olmaması VN tanısını düşündürür. Bu
semptomları oluşturabilecek diğer sebepler ekarte edilmelidir.
VN tedavisi semptomatiktir. Yatak istirahati ve vestibüler sedatifler (dimenhidrinat=dramamin,
diazepam) verilir. Antiemetikler verilebilir. Bu tedavi ile vakaların büyük kısmı düzelir. 3-5 gün
sonra bu ilaçları kesmek gerekir, çünkü vestibüler kompansasyonu geciktirir hatta çok uzun
verilirse baskılar, hastalık semptomları daha uzun seyreder. İlaç tedavisi bitince vestibüler
rehabilitasyon egzersizlerine başlanmalıdır. Vestibüler egzersizler vestibülospinal
kompansasyonu dengesizlik hissini iyileştireceğinden semptomların başlamasından sonra
mümkün olan en kısa sürede başlamalıdır. En iyi bilinen Cawthorne–Cooksey egzersizleridir. VN
tedavisinde cerrahinin yeri yoktur (çok nadiren kronikleşmiş olgularda vestibüler nörektomi
gerekebilir).
VN kendi kendini sınırlayan bir hastalıktır. Birkaç hafta içinde tamamen düzelir ve tekrarlama
sık değildir. Hekime düşen görev, akut dönemde semptomları hafifletmek ve özellikle santral bir
patoloji olup olmadığının ayırıcı tanısını yapmaktır.
SALİH BAKIR | KBB NOTLARI 147
MENİERE HASTALIĞI
TANIM
Meniere hastalığı; spontan epizodik vertigo atakları, tutulan kulakta fluktuan sensörinöral işitme
kaybı, tinnitus ve aural dolgunluk ile karakterize membranöz labirentin progresif seyirli bir
hastalığıdır.
TARİHÇE
İlk kez 1861’de Prosper Meniere tarafından hastalığın semptomlarının tanımlanmasından ve
labirentteki patoloji olarak tarif edilmesinden sonra üzerine pek çok araştırma yapılmıstır ve
hala da bilinmezliklerle dolu olduğu için yapılmaya devam etmektedir. 1926’da Portman
tarafından Meniere hastalığının endolenfatik hipertansiyona sekonder olustuğu ileri sürülmüs,
Schuknecht 1965’de endolenfatik kanal ve keselerini tahrip ettikleri kobaylarda hidropsu elde
etmişlerdir.
İNSİDANS VE EPİDEMİYOLOJİ
Meniere hastalığının insidansı ortalama 100 binde 50-100 kadardır. Beyaz ırkta daha baskın
olarak görülmektedir. Kadın-erkek oranı eşit ya da kadınlarda bir miktar daha fazla (1.3/1)
olarak bulunmuş ve her iki kulak da eşit olarak etkilenmiştir. Semptomların başlangıç yaşı
değişkenlik göstermekle birlikte orta yaşlarda (30-50) daha sık rastlanır ve ortalama 40 yaş
civarında pik yapar. Meniere hastalığının çocuklarda görülme sıklığı azdır ve %1’inden az olduğu
düşünülmektedir. İleri yaştada nadirdir.
FİZYOPATOGENEZ
Meniere hastalığının etiyopatogenezine geçmeden önce aşağıdaki anatomi ve fizyoloji bilgilerini
gözden geçirmek faydalı olacaktır.
Endolenf: Kokleadaki stria vaskülaris (esas üretim yeri) ve vestibüler labirentte dark hücreleri
tarafından üretilir. Perilenfatik sıvının bir kısmı da labirenter membranlardan geçerek
endolenfin olusumuna yardımcı olurlar. Endolenf, intraselüler sıvılar gibi K+’dan zengin, Na’dan
fakirdir (Perilenf ise kan ve BOS’tan üretilir, ekstraselüler sıvılar gibi Na’dan zengin, K+’dan
fakirdir, kemik ve zar labirent arasında dolaşır). Endolenf membranöz (zar) labirent içersinde
dolanarak radiyal (hızlı proçes) ve longitudinal (yavaş proçes) biçimde sirkule olur.
SALİH BAKIR | KBB NOTLARI 148
Radiyal sirkülasyon (dolaşım): Stria vaskülaris tarafından koklear duktusa (skala media)
salınan endolenf, sonra tekrar stria vaskülaris tarafından geri emilir. Lokal ve hızlı olan bu
dolaşım iyon değişimlerinde rol oynar.
Longitüdinal sirkülasyon (dolaşım): Endolenfin üretildiği yerle (stria vaskülaris) absorbe
edildiği yer (endolenfatik kese) arasında olan dolaşımdır. Genel (stria vaskülaristen başlar,
endolenfatik duktus boyunca ilerler, endolenfatik kesede sonlanır) ve yavaş olan bu dolaşım su
ve debrislerin atılmasını sağlar. Meniere hastalığındaki patoloji (muhtemelen) endolenfin
longitüdinal dolaşımındaki bozukluktur.
Endolenfatik duktus (duktus endolenfatikus): Aquaduktus vestibuli denilen kemik bir kanal
içindedir ve istmus ile son bulur. Bundan sonra duranın iki yaprağı arasına yerlesmis
endolenfatik kese başlar.
Endolenfatik kese (sakkus endolenfatikus): Endolenfatik kese (EK), Trautman üçgeninde
(sigmoid sinüs, orta fossa durası ve labirent arasındaki bölge) dura yaprakları arasında
yerleşmiştir. Sadece basit bir kese değil, iç kulak fonksiyonlarında aktif rol oynayan bir yapıdır.
Endolenfin fonksiyonları:
Endolenfteki su ve debrisleri rezorbe eder, endolenfi temizler.
Endelonfin ozmotik basıncını ayarlar. Bunu glikoproteinler ve sakkin denilen bir hormon
sekrete ederek yapar. Keseden salgılanan glikoproteinler hidrofilik özellikleriyle suyu
çekerler, basınç artmışsa endolenfin emilmesini sağlayarak uygun hacim ve basınçlı ortam
oluştururlar. Keseye ulasan endolenf miktarı azalırsa keseden salgılanan sakkin endolenf
üretimini-salgısını artırır, böylece keseye yeterli endolenfin gelmesi saglanır.
İç kulağın immün (savunma) sisteminde rol oynar, immünglobülinler üretir, virüsleri etkisiz
hale getirir. Endolenfatik kese dokularında immünglobinlerin depo edildiği ve endolenf
içinde immünglobülinlerin yüksek miktarda olduğu gösterilmiştir. Antijenlere karşı antikor
yaparak hücresel immün yanıtlar meydana getirme yeteneğine sahiptir. Otoimmün yanıtlar
sonucunda kesede inflamatuvar olaylar başlar. Meniere’li hastalarda kanda dolaşan immün
kompleksler ve iç kulağın mezenkimal elemanlarına karşı antikorlar saptanmıştır.
Patogenez: Meniere hastalığındaki endolenfatik hidrops longitüdinal akımın primer
disfonksiyonu şeklinde kabul edilir. Predispozan faktörlerin etkisiyle zaman içinde longitidunal
akımın etkilenmesiyle fonksiyon bozukluğu oluşur. Endolenf volümünün artması (endolenfin
absorbsiyonunun azalması ve/veya fazla üretimi) nedeniyle endolenfatik hidrops gelişir.
SALİH BAKIR | KBB NOTLARI 149
Endolenfatik hidrops en şiddetli olarak koklea alt ucu ve sakkülde görülür (kokleosakküler
dilatasyon). Sakküler dilatasyon ve rüptür, utriküle göre çok daha sık görülür. Çünkü koklea ve
sakkül, embriyolojik olarak daha geç matüre olmuşlardır ve bu yüzden daha hassastırlar.
Reissner membranı genişleyerek skala vestibuliyi işgal eder ve perilenfatik aralığı daraltır.
Membranöz labirentin distansiyonu gelişir ve membranöz rüptür ile sonuçlanır. Rüptür sonucu
endolenf ve perilenf birbirine karışır. Perilenfatik aralığa geçmiş olan endolenfin yüksek K+
(potasyum) içeriği nedeniyle 8. sinirde ve tüylü hücrelerde paralizi olur ve bu akut inaktivasyon
sonucu klinik tablo (Meniere atakları) ortaya ÖZETLE SCHUCKNECT’İN TEORİSİ
çıkar. Çok ilerlemiş Meniere vakalarında
Endolenf volümünün artması ile
titrek tüyler seyrekleşir, sinirsel yapılarda
membranöz labirentin distansiyonu
azalma saptanır. Buda tablonun daha hafif
(kokleosakküler dilatasyon)
geçmesini açıklar. Tekrarlayan K+
Distansiyon sonucu membranöz
intoksikasyonun meydana getirdiği hasarlar
labirentte (en sık sakkül) rüptür olması
sonucu iç kulak fonksiyonlarında kalıcı
Rüptür sonucu endolenf ve perilenfin
hasarlar ortaya çıkmaktadır. Yırtılan Reissner
karışması
membranının onarılması ile vestibüler ve
Perilenfe sızan K+’un 8. Sinirde ve tüylü
koklear fonksiyonlar yeniden normale döner
hücrelerde paraliziye yol açması
ve atak sona erer. Bu anlatılan Schucknect’in
teorisidir.
Bazı otörlere göre ise gerçek membran rüptürü olmadan Reissner membranının geçirgenliğinin
bozulması da tipik nöbetlerin ortaya çıkmasına neden olmaktadır. Bazı otörlere göre ise;
endolenfatik duktustaki darlık sonucu membranöz labirentte biriken endolenf tinnitus, işitme
kaybı ve dolgunluk hissine neden olur. Endolenfatik duktusun dar olduğu durumlarda keseden
salınan sakkin ve glikoproteinler aracılığıyla artan basınç ile duktustaki engel aşılır ve endolenf
hızla keseye dolarak vertigoya yol açar.
Meniere hastalığında Hennebert belirtisinin ve Tullio fenomeninin neden (+) olduğu yukardaki
mekanizma ile anlaşılabilir. Kulak zarı intakt iken görülen (+) fistül testine Hennebert belirtisi
denir. Endolenfatik hidrops en şiddetli olarak koklea alt ucu ve sakkülde görülür. Sakkül
anormal biçimde genişleyerek stapes tabanına dayanır ve stapes tabanı ile arasında fibröz
yapışıklıklar meydana gelebilir. Bu bulgu stapes tabanına yapılan basınçların (DKY’ye bastırarak
veya pnömotik otoskopla) nistagmus ve vertigo meydana getirmesine neden olur. Yüksek sese
bağlı olarak meydana gelen nistagmus ve vertigoya ise Tullio fenomeni denir. Bunlar Meniere
dışında sifiliz ve perilenf fistülünde de (+)’dir. KOM’a bağlı olarak da basınçla nistagmus ve
vertigo olabilir ancak bunlarda timpanik zar intakt değildir, fistül testi (+)’dir denir.
SALİH BAKIR | KBB NOTLARI 150
ETYOLOJİK FAKTÖRLER
Endolenfatik hidropsun gelişmesinde temel patoloji endolenfin üretildiği koklea ve absorbe
edildiği endolenfatik kese arasındaki dengenin bozulmasıdır. Bu denge aşağıda sayılan birtakım
predispozan intrensek ve ekstrensek faktörlerce bozulabilir. Çoğu zaman neden
bilinmemektedir, tek bir nedende olmayabilir. Genetik predispozisyonu olan multifaktöriyel bir
etiyolojik temeli olduğu düşünülmektedir. Eğer etiyolojik neden biliniyorsa Meniere hastalığı
değil Meniere sendromu denir. Meniere hastalığının gelismesinde etkili bu predispozan
(hazırlayıcı, kolaylaştırıcı) faktörler duktusta obstruksiyona (fibrozis ile vestibüler aquadukt
hipoplazisi ve endolenfatik kanal lümen daralması) yol açarak veya kesenin fonksiyonlarını
bozarak (iskemi, kese atrofisi) hidropsa neden olurlar.
1. İntrensek faktörler
Konjenital ve yapısal anomaliler: Patolojik çalışmalar göstermiştir ki endolenfatik kese
veya kanaldaki anomaliler Meniere hastalığının gelişmesinde önemli bir predispozan
faktördür. Hidropslu hastalarda endolenfatik duktusun normalden daha küçük ve dar olduğu
görülmüştür. Hastalıklı ve hastalıksız kulakların endolenfatik duktusların çapları ölçülmüş
ve hastalıklı kulakların duktuslarının daha küçük olduğu tespit edilmiştir. Kesenin küçük, az
gelişmiş olmasıda etken olabilir.Hidropslu hastaların vestibüler aquaductlarında veya
vestibüler aquaduktusun eksternal deliğinde yani endolenfatik kese ağzında iskemi ve
fibrozis nedeniyle oluşan tıkanıklıklar gösterilmiş, kısa yada dar vestibüler aquaduktlar
gösterilmiştir. Bazı olgularda duktus endolenfatikus ve sakkus aplazisi mevcuttur.
Periaquaduktal havalanmanın azalması, mastoid havalı hücrelerinde azalma, lateral sinusun
ön ve medial yerlesimde olması gibi faktörlerde yapılan radyolojik incelemelerde çok sık
rastlandığı için (hemen hemen tüm Meniere hastalarında bu anatomik bozukluklardan biri
veya birkaçı vardır) endolenfatik hidropsun gelişmesinde rol oynayan anatomik faktörler
olarak suçlanmışlardır.
Genetik: Meniere hastalığında ailesel geçiş vardır. 1/5 hastada (%20) pozitif aile öyküsü
mevcuttur. Kalıtım OD (otozomal dominant) geçiş ile olmaktadır.
Otoimmunite: Son yıllarda literatürde; iç kulak proteinlerine karşı oluşan antikorların
varlığının gösterilmesi nedeniyle hastalığın oluşumunda immünitenin rolü üzerinde
durulmaktadır. Meniere hastalarında MHC (Major Histocompatibilite Komplexi) ve HLA
(Human Lokosit antijeni) antijenlerinde artış olduğu bu nedenle etyolojide otoimmunitenin
rol oynayabileceği bildirilmiştir. Meniere hastalarının serumunda normal iç kulağın
mezenkimal elemanlarına karşı oluşan antikorlar bulunmuştur. Bu antikorlar bilateral
Meniere olanlarda daha yüksek düzeyde tespit edilmistir. Bazı Meniere hastalarının steroide
cevap vermesi hastalığın temelinde otoimmunitenin rolünü desteklemektedir.
SALİH BAKIR | KBB NOTLARI 151
2. Ekstrensek faktörler
Enfeksiyon: KOM, Sifiliz ve bazı virüsler (HSV, kabakulak, kızamık) suçlanmıştır. KOM’da
enfeksiyon proçesine ait enzim ve toksinlerin yuvarlak pencere yolu ile perilenfe ve oradan
da endolenfe yayılması ile olabilir. Otik kapsülün sifilitik osteiti hidropsla sonuçlanabilir.
Travma: Kafa travmaları, temporal kırıklar, akustik travma endolenf üreten hücrelerde
absorbsiyonu bozarak hidropsa yol açabilir.
Lösemi: Kese ve kanalın lösemik infiltrasyonuna bağlı olarak gelisen daralmalar hidropsa
neden olabilir.
Alerji: Bazı vakalarda serum IgE düzeyinin yüksek bulunuşu etiyolojide alerjiyi akla
getirmektedir.
MENİERE HASTALIĞI KLİNİK
1. VERTİGO
2. İŞİTME KAYBI
3. TİNNİTUS
4. KULAK DOLGUNLUĞU
Klasik Meniere hastalığında belirtiler sıklık sırasına göre aşağıdaki şekilde sıralanabilir:
Vertigo (Epizodik, sıklıkla bulantı-kusma gibi vegetatif semptomlar eşlik eder)
İşitme kaybı (SNİK tipte, fluktuan, progresif)
Tinnitus (nonpulsatil, fluktuan veya devamlı)
Kulak dolgunluğu (tutulan kulakta dolgunluk veya basınç hissi)
Hastaların %90’ından fazlasında vertigo, tinnitus, işitme kaybı, %70-90 oranında aural
dolgunluk görülür. Ayrıca hastaların yarısında yüksek sese intolerans (%55) ve diplakuzi (%45)
oluşur. Nadiren sadece vestibüler veya sadece koklear bulguların ön planda olduğu atipik
meniere hastalığı görülebilir. Vestibüler Meniere hastalığı (işitme kaybı yoktur, diğerleri vardır)
ve koklear meniere hastalığı (vertigo yoktur, diğerleri vardır) şeklindedir. Zamanla bunlar klasik
Meniere hastalığına dönüşür.
SALİH BAKIR | KBB NOTLARI 152
Meniere hastalığı genellikle tek kulakta başlar. Ancak uzun dönem izlemlerde 1/3 hastada
(%30) karşı kulagında hastalıktan etkilendiği rapor edilmektedir. Hastaların %70’inde yalnız bir
kulak etkilenir. Bilateral tutulum olanların çoğunda ilk 36 ay içinde diğer kulak etkilenir.
Bazı çalışmalarda hastalığın başlangıcından sonraki ilk 5 yılda iki taraflı işitme kaybı meydana
gelmezse, daha sonraki yıllarda da meydana gelme olasılığının az olacağı savunulurken;
Paparella ise 5 sene sonra dahi diğer kulakta görülebildiğini hatta hastalığın süresi arttıkça iki
taraflı görülme olasılığının ve sıklığının daha da arttığını belirtmis ve tedavide konservatif
davranılması gerektiğini savunmuştur.
1. VERTİGO
Meniere hastalığının en yaygın görülen ve en rahatsız edici semptomu vertigodur. %96 olguda
görülür. Sıklıkla bulantı-kusma ile birliktedir. Bas dönmesi krizi genelde aniden başlar ve birkaç
dakikada maksimum seviyeye ulaşır, 20 dakikadan az olmamak sartıyla saatlerce, hatta
azalmakla birlikte bütün gün sürebilir ama genellikle 30 dak ile 2 saat arasında sürer. 24 saati
geçen vertigo atakları Meniere hastalığı için olağan dışı sayılır, başka nedenler aranmalıdır.
Başlangıçta nöbetlerin sayısı yılda 1-2 nöbetle sınırlıdır. Vertigo krizinin frekansı zamanla artar
ve birkaç yılda maksimum seviyeye ulaşır (yılda 6-11 nöbet). Daha sonra krizlerin sıklığı azalır
ve iç kulağın hasarlanması sonucu en az düzeye iner, hatta kaybolabilir. Gerginlik, anksiyete ve
asırı tuz alınımı atakları presipite eder. Ataklar sırasında dengesizlik sıktır. Tinnitus ve aural
dolgunlukla seyreden bir aura dönemi olabilir. Bu aura genellikle 15-60 dakika kadar sürer.
Arkasından ani ve şiddetli bir dönme ile karakterli vertigo oluşur. Atak sırasında hasta
oryantedir, şuur kaybı yoktur ve hiçbir nörolojik defisit görülmez. Vertigo düzelse de bazen
hareketle oluşan dengesizlik 1-2 gün devam edebilir. Seneler geçtikçe hastalık aktif olarak kalsa
bile, membranöz labirent fonksiyonları artan şekilde tahrip olduğu için krizlerin şiddeti zayıflar.
Bazı hastalarda da ataklar arasında basın ani hareketi, yukarı bakma ve yana dönme gibi
hareketlerle sadece birkaç saniye süren, hasta tarafından “bir basamak düşme” şeklinde tarif
edilen kısa denge kayıpları olabilir. Nadiren hastaları yere düsürecek kadar şiddetli ve kısa
süreli ataklar olabilir (drop atak). Hasta yere doğru itildiğini ya da çekildiğini hisseder. Özellikle
doğrulma hareketi sırasında düsmeler meydana gelir. Bu durumlarda bilinç kaybı görülmez.
Bilinç kaybı olmaksızın görülen bu ani düşmelere “Tumarkin krizi”, “Tumarkin atağı” veya
“utriküler kriz” denir. %2-6 oranında görülür. Utriküler membranın ani rüptürü sonucu
endolenf-perilenfin karışımının neden olduğu öne sürülmektedir. Meniere’deki drop ataklar
SALİH BAKIR | KBB NOTLARI 153
kardiyojenik, vertebral basiller yetmezlik ve migren gibi diğer drop atak nedenlerinden ayırt
edilmelidir.
Menierede görülen bir baş dönmesi biçimi de nadir görülen (%1-2) Lermoyez sendromudur.
“Reissner membranının gerilmesine bağlı olarak tinnitus, işitme kaybı, dolgunluk ve basınç hissi
artar. Membranın yırtılmasıyla endolenf perilenfatik aralığı doldurur ve vestibüler sinir liflerini
irrite ederek baş dönmesi krizlerini başlatır” şeklinde açıklanmaya çalışılmıştır. Nöbetle birlikte
tinnitus kaybolur ve işitme geri döner. Lermoyez bu tip nöbetlere “işittiren baş dönmesi”
demiştir. Anamnezinde şiddetli migren olan hastalarda daha sıktır.
2. İŞİTME KAYBI
Meniere hastalığında fluktuan (atakla kötüleşip sonra düzelen) ve progresif (her ataktan sonra
geri düzelmesine rağmen eski işitme düzeyinden daha kötü seviyede kalır) SNİK görülür. İşitme
kaybı başlangıçta düşük frekansları tutar, başlangıçta yüksek frekanslarda işitme kaybı
görülmez. 2 kHz ‘de pik yapan bir odyogram eğrisi elde edilir. Bu tip eğrilere “yükselen, çıkan,
ascending eğri” adı verilir. Başlangıçta düşük frekansları tutarken, hastalığın ilerlemesiyle işitme
kaybı diğer frekanslarda da görülür ve düz (flat tip) odyogram şekli elde edilir. Meniere
hastalığında diskriminasyonda düşüş vardır ve buda fluktuasyon gösterir. Fluktuan işitme kaybı
özellikle ilk 1-2 yıl içinde görülür. Başlangıçta işitmedeki fluktuan kayıplar zamanla spontan
iyileşmeye el vermeyen sürekli kayba doğru ilerler. Beş yılı geçmiş vakalarda dalgalanma azalır
ve işitme seviyesi de bu süre içinde düşerek flat eğriler elde edilir. Rinne (+)'tir. Meniere
hastalarında tam sağırlığa (total işitme kaybı) nadiren (%1-2) rastlanır. Genelde saf ses
ortalaması 50 dB işitme kaybıdır ve SD (speech diskrimasyon) skoru % 50'lere düşmüştür.
Hastalarda genelde ataklar sırasında ve bazen azalarak atak aralarında ses intoleransı (sese
karşı aşırı hassasiyet, kulakta seslerin distorsiyona uğrayarak çınlar şekilde algılanması, %55)
ve diplakuzi (diploacusis binauralis dysharmonica, sesler iki kulakta farklı şiddetlerde hissedilir,
hasta kulakta daha yüksek olarak algılanır, %45) görülür. Vestibüler fonksiyon bozuklukları
(vertigo ve vertijinöz semptomlar) hastalığın başlangıç döneminde daha fazla görülürken,
hastalık ilerledikçe artan işitme kaybı ve tinnitus hastanın sosyal aktivitesini daha fazla etkiler
hale gelecektir.
3. TİNNİTUS
Genellikle ilk vertigo krizi ile başlar, aralıklı görülebilir, kesintisizde devam edebilir, kriz
sırasında artış gösterir, nonpulsatildir. İşitme düzeyindeki kötüleşme ile paralel olarak artar.
SALİH BAKIR | KBB NOTLARI 154
4. KULAKTA DOLGUNLUK
Kulakta dolgunluk ve basınç şeklinde hissedilir ama bazen hastalar bunu ağrı tarzında tarif
edebilir. Kriz sırasında hasta bu dolgunluğu kulak dısında baş ve boyunda hissedebilir. Aura gibi
tinnitus ile birlikte atağın başında başlar, arkasından vertigo nöbeti ortaya çıkar. Tek taraflı olan
bu kulak dolgunluğu ve basınç hissi krizden önce ve kriz sırasında artarken, krizin bitimiyle
bazen geçebilir. Bazen günlerce-haftalarca sürer.
MENİERE HASTALIĞI TANISI
Meniere hastalığının tanısı aşağıda sınıflandırılmış olan tanı kriterlerine (1995, AAOHNS-
Amerikan Otolaringoloji Bas Boyun Cerrahisi Akademisi tarafından belirlenmiş) göre konur.
MENİERE HASTALIĞI TANI KRİTERLERİ
1. Açık ve kesin (clear-cut) Meniere hastalığı: Kesin Meniere hastalığı bulguları ve
histopatolojik biyopsi sonuçları birlikte olmalıdır. Yani ancak otopside bu belli olur.
2. Kesin (definite) Meniere hastalığı: 20 dakika ya da daha uzun süren 2 epizodik vertigo atağı
geçirmiş olması, odyometrik olarak en az bir kere işitme kaybının saptanmış olması, kulakta
uğultu ve dolgunluk hissinin bulunması ve bunları yapabilecek diğer nedenlerin dışlanmış
olması gereklidir.
3. Olası (probable) Meniere hastalığı: Tek bir epizodik vertigo atağı geçirmiş olması,
odyometrik olarak en az bir kere işitme kaybının saptanmış olması, kulakta basınç, uğultu ve
dolgunluk hissi bulunması, bunları yapabilecek diğer nedenlerin dışlanmış olması gereklidir.
4. Olanaklı (possible) Meniere hastalığı: İşitme kaybı olmadan epizodik vertigo atağı geçirmiş
olması, fluktuasyon gösteren ya da sabitleşmiş işitme kaybı ve dengesizligin bir arada bulunması
(epizodik vertigo atağı yokken) ve bunlara yol açabilecek nedenlerin dışlanmış olması gereklidir.
Meniere hastalığı tanısı klinik ve odyolojik tetkiklerle konur. Bunun için yukardaki tanı kriterleri
kullanılır. Radyolojik görüntüleme, laboratuar testleri gibi aşağıda bahsedilen diğer testler
sadece tanıyı desteklemek yada ayırıcı tanı için gerekir.
Laboratuar testleriyle sifilizin ayırıcı tanısının yapılması önemlidir çünkü otolojik sifiliz meniere
çok benzer. Radyolojik görüntüleme sadece ayırıcı tanı amaçlı gerekir.
SALİH BAKIR | KBB NOTLARI 155
Gliserol dehidratasyon testi ve elektrokokleografi eskiden Meniere hastalığı için spesifik testler
olarak kabul edilmiş testlerdir, günümüzde daha az kullanılmaktadır.
ODYOMETRİK TESTLER
Pure tone odiyometride düşük frekansları tutan (en çok 250-1000 Hz’de, 2kHz’e doğru kayıp
azalır) SNİK görülür ancak genelde hastalığın başlangıç yıllarındadır. Bu kayıp zamanla
ilerleyerek düz (flat) tipe dönüşür. SD skorları düşüktür (%50 civarlarında).
SUPRALİMİNER TESTLER
Saç hücrelerinin harabiyetini gösteren özel testlerdir. Rekruitman endolenfatik hidropsta %100
olarak saptanır, Meniere’i gösteren en önemli testtir ancak spesifik değildir, diğer koklear
hastalıklarda da olumlu sonuç verdiği için hidropsun kanıtı olarak gösterilmez. Nöral
(retrokoklear) patolojilerde ise rekruitman (-)’dir. Akustik tone-decay testi normal ya da
retrokoklear patoloji (akustik tümör) lehinedir. SISI testi koklear patoloji lehinedir. Bekesy
odiyometrisinde diğer koklear patolojilerde olduğu gibi tip II cevabı alınır.
VESTİBÜLER TESTLER
Meniere hastalığında vertigo krizi sırasında vuran ya da sıçrayıcı (horizontal veya rotatuvar)
spontan nistagmusları FM ile saptamak mümkündür. Fakat atak aralarındaki latent nistagmus
ancak kalorik test yada ENG ile saptanabilir. ENG’de kalorik (soğuk, ılık, buzlu su kullanılarak)
veya rotasyonel stimülasyonlar ile vestibüler labirent uyarılır, bilgisayar yardımıyla göz
hareketleri (nistagmuslar) kaydedilirek vestibüler fonksiyonları değerlendirir. Meniere’de tipik
olarak endolenfatik hidropsun mevcut olduğu kulakta kalorik teste cevap azalmıştır
(hipoaktivite). Ancak Meniere’li hastaların %50’sinde kalorik testte yanıtın zayıfladığı
saptanmıştır. Hastalığın erken evrelerinde normale yakın cevap alınırken, ileri dönemlerde
kalorik vestibüler cevap azalır. Daha az sıklıkla tam vestibüler fonksiyon kaybı olur.
GLİSEROL DEHİDRATASYON TESTİ
Osmotik diüretikler BOS basıncını ve intraoküler göz basıncını azaltması nedeniyle endolenfatik
hidropsu da azalttığı gösterilmiş ve gliserol dehidratasyon testi gelistirilmistir. Bu amaçla
osmotik diüretiklerden en sık gliserol kullanılır. Test öncesi pure ton ve speech discriminasyon
yapılır. 12 saat aç bırakılmış hastaya (gliserolün bulantı, kusma, ishal, diürezis gibi yan etkileri
SALİH BAKIR | KBB NOTLARI 156
nedeniyle) gliserol 1.5 ml/kg dozda esit miktarda meyve suyu ile karıştırılarak içirilir. Gliserol
hızla emilir ve intralabirentin hidropsu azaltır. Meniere'li hastada işitmenin düzelmesi ilacın
verilmesinden 1 saat sonra başlar, 2. ve 3. saatlerde en yüksek düzeye ulaşır. 3 saat sonra
yapılan odyogramlarda speech diskrimasyonda %16, işitme seviyesinde 25 dB düzelme olursa
test pozitif kabul edilir. 10 dB artış ve speech diskrimasyonda %12 artış testin pozitifliğini
yansıtır. Gliserol testinin (-) olması Meniere tanısını ekarte etmez. Zaten Meniere düşünülen
hastaların ancak %50’sinde (+)’dir. Gliserol testi tanıda rutin kullanılmaz, işitme rezervinin
olduğunu göstermesi nedeniyle cerrahi yapılacak hastalarda konservatif yada destrüktif
yöntemin seçiminde faydalıdır. Başka bir deyişle eğer pozitifse labirentektominin uygun bir
tedavi seçeneği olmadığını, konservatif cerrahi ile iyi bir sonuç alınabileceğini gösterir.
ELEKTROKOKLEOGRAFİ (ECOG)
Transtimpanik iğne elektrot promontoryum üzerine yerleştirilerek yapılır. ECoG ile ses
uyaranları sonucu meydana gelen aksiyon potansiyeli (AP), koklear mikrofonik ve summasyon
potansiyeli (SP) gibi iç kulagın elektrofizyolojik degerleri incelenir. Menierede başlangıç
dönemindeki ataklar sırasında işitme kaybı mevcutken yapılan ECoG incelemesinde, negatif
SP’nin arttığı tespit edilir (işitme kaybı sırasında SP’nin amplitüdü büyük ve negatiftir). SP’nin
amplitüdünün AP’ye oranı 0.30 dan büyüktür. Bu oran (SP/AP) Meniere hastalarının %60-
90’ında yüksek bulunmuştur. İsitme kaybı fikse olunca SP azalır. Tanı için mutlaka gerekli
değildir. Ancak hastalığın gelişimini takip için yararlıdır. Meniere’e spesifik veya sensitif değildir.
RADYOLOJİ
Farklı çalışmalarda bazı özellikler (ör: lateral sinüs önde ve medialde yerlesik olması veya
mastoidde hiposellülarite gibi) bulunmuş olmakla beraber genelde radyolojik inceleme ile iç
kulak normal olarak bulunur. İntrakraniyal veya retrokoklear tümör (akustik nörinom..) ayırıcı
tanısı için BT’ye göre daha yararlı olan MR kullanılır.
LABORATUAR TESTLERİ
Sfiliz antijen testi (FTA-ABS) önemlidir. Ayrıca metabolik hastalıklar ve otoimmün sorunlar
dikkatlice araştırılmalıdır.
SALİH BAKIR | KBB NOTLARI 157
MENİERE HASTALIĞI TEDAVİSİ
1. Medikal tedavi
a) Akut nöbetlerde medikal tedavi (vestibüler süpresanlar ve antiemetikler)
b) Profilakside medikal tedavi (tuz kısıtlaması ve tiazid diüretikler, vasodilatatörler)
2. İntratimpanik uygulamalar
a) İntratimpanik gentamisin (İTG) uygulaması (ablatif tedavi, kimyasal vestibüler
ablasyon, kimyasal labirentektomi)
b) İntratimpanik steroid uygulaması
3. Cerrahi tedavi
a) Konservatif Cerrahi
1. Endolenfatik kese cerrahisi
Kese dekompresyonu
Kese-şant cerrahisi (Endolenfatik kese-subaraknoid sant, Endolenfatik
kese- mastoid sant)
2. Vestibüler nörektomi
Orta fossa yaklaşımı
Posterior fossa yaklaşımı (retrolabirentin, retrosigmoid yaklaşımlar)
b) Destrüktif Cerrahi:
Labirentektomi (transmastoid, transkanal)
Diğer nadir uygulamalar (kokleosakkülotomi…)
MEDİKAL TEDAVİ
Meniere hastalarındaki vertigo nöbetleri ani ortaya çıkan, tek taraflı labirent fonksiyonlarının
felci olarak kabul edilebilir. Bu durumda sağlam olan tarafla hastalıklı taraf arasında dengesizlik
olusacaktır. Bu dengesizliğin kompansasyonunu sağlayan ise santral vestibüler sistemdir. Bu
kompansasyon devreye girene kadar medikal tedaviyle sağlam taraf suprese edilerek şikayetler
azaltılmaya çalışılır. Meniere hastalığında medikal tedavide amaç semptomların kontrolüdür.
Meniere'deki patolojik olayın düzeltilmesinde etkileri yoktur. Medikal tedavi hastaların
%80’inde etkilidir. Çok çeşitli ilaçlar denenmiştir. Bunlar vertigo ataklarının kontrolünde
etkilidir, işitme kaybı ve tinnitusa etkili değildir. İlaç uygulamasının süresi hastanın tedaviye
verdiği cevapla ilgilidir. Hastalık flüktuan karekter gösterdiğinden uzun dönemli tedavi
önerilmemektedir. Ancak bazı hastalarda atakların engellenmesi ve işitmenin temini için bu
gerekli olmaktadır. Akut nöbetlerin tedavisi ve hastalığın profilaksisi şeklinde iki durum söz
konusudur.
SALİH BAKIR | KBB NOTLARI 158
İntratimpanik uygulamalar: Aminoglikozidlerin iç kulak nöroepitelyumuna toksik etkileri
tanımlanmış ve buradan yola çıkarak sistemik streptomisin kullanımıyla end organın medikal
ablasyonu yapılarak cerrahi müdahaleye gerek kalmadan vertigonun kontrolü sağlanmaya
çalışılmıstır. Ancak streptomisinin tedavi edici dozlarında koklear toksisite riski, ataksi
insidansında artış ve osilopsi görülme riski nedeniyle sistemik kullanımı sınırlanmıstır. İlk
olarak 1956 yılında Schuknecht, streptomisini sistemik yan etkilerinden kaçınmak için orta
kulak yoluyla kullanmıstır. Bu tedavi modalitesi hem hasta, hem de otolaringolojistler tarafından
beğenilmistir. Bu amaçla, transtimpanik enjeksiyon, devamlı salınımlı aletlerin konulması,
yuvarlak pencereye mikrokatater uygulaması ve yuvarlak pencereye konulan gelfoam üzerinden
enjeksiyon gibi değişik metodlar kullanılmıştır. Streptomisinin kullanımı ile vertigo atakları %60
oranında kaybolmuş ancak işitme kaybında da artma görülmüştür. Daha sonra streptomisin gibi
vestibülotoksik olan ancak etkisi daha az olan gentamisin kullanılmaya başlanmıstır.
Günümüzde intratimpanik gentamisin (İTG) uygulamaları oldukça önem kazanmıstır ve %70-90
oranında vertigoyu kontrol altına aldığı tespit edilmiştir. İntratimpanik deksametazon (steroid)
uygulayanlarda vardır.
Cerrahi Tedavi: Meniere hastalarında medikal tedavi sonucu ya da kliniğin doğal seyri sonucu
%90 oranında geçici remisyonlar elde edilmektedir. Medikal veya intratimpanik tedaviye
rağmen düzelmeyen yaklaşık %10 hastada vertigo, hastayı cerrahiye götürecek kadar önemli bir
sikâyettir. Meniere hastalığı en sık cerrahi tedavi uygulanan vertiginöz hastalıklardandır.
Meniere hastalarındaki cerrahi uygulamalar işitmeyi koruyan (konservatif) ve korumayan
(destrüktif) olarak sınıflandırılmaktadır.
MEDİKAL VE İNTRATİMPANİK TEDAVİ
1. Medikal Tedavi: Akut nöbetlerin tedavisi ve hastalığın profilaksisi şeklinde iki durum söz
konusudur.
a) Akut nöbetlerde medikal tedavi: Akut vertigo tedavisinde vestibüler süpresanlar ve
antiemetikler kullanılmaktadır. Vertigo ve bulantı-kusma üzerinde etkilidirler. Sedatif etkileride
vardır. Akut nöbetler sırasındaki şiddetli kusma nedeniyle kaybedilen sıvı ve elektrolit kaybını
karşılamak için bu ilaçların serum içine konulması ve destek tedavi verilmesi hastanın genel
durumunu daha da düzeltecektir.
Vestibüler süpressanlar: Bu amaçla benzodiazepinlerden Diazepam kullanılır. Diazepam
sağlam labirent fonksiyonlarını inhibe ederek her iki labirent arasındaki fonksiyon farklılıklarını
azaltır. Ayrıca GABA-erjik etki ile vestibüler çekirdekler üzerinde inhibisyon etkisi yapar.
SALİH BAKIR | KBB NOTLARI 159
Vertigoda başlangıç dozu erişkinler için 5 mg’dır. Oral yada intravenöz olarak verilebilir. KOAH
ve uyku apnesinde kullanılmaz.
Antiemetikler: Akut vertigoda antiemetik etkileri ile antikolinerjikler (skopolamin),
antidopaminerjikler (droperidol, proklorperazin), antihistaminikler (dimenhidrinat,..) kullanılır.
Bu ilaçlar içinde akut nöbetlerde en sık kullanılan ilaç dimenhidrinat’tır (dramamine).
Dimenhidrinat; vestibüler çekirdeklerde supresyon yaparak vertigoyu engeller. Oral ya da IV
olarak 50 mg’lık dozlarda günde 3-4 kez verilebilir. Skopolamin, transdermal formu ile sıklıkla
kullanılmaktadır.
b) Profilakside medikal tedavi: Vertigonun sayı ve şiddetini azaltmak için endolenfatik
birikimi önlemeye yönelik stratejilerdir. Dejeneratif gidişi önleyemezler. Bu amaçla diyet
düzenlemesi, aralıklı dehidratasyon (diüretikler), kulağın mikrosirkülasyonunu arttırmaya
yönelik ilaçlar (betahistin) kullanılmaktadır.
Diyet düzenlemesi: Meniere hastalığının tedavisinde su ve Na metabolizmasınında etkili
olduğu düşünülmektedir. Endolenf volümünü azaltma amaçlı tuz kısıtlaması ve diürezisin en iyi
medikal tedavi olduğuna inanılmaktadır. Günlük 1000-1500 mg tuzun (< 2gr/gün) etkin olduğu
bildirilmiştir.
Diüretikler: Tiazid grubu diüretikler kullanılır. Günümüzde 50 mg hidroklortiazid (triamteren,
triamteril) potasyumla desteklenerek kullanılmaktadır. Distal tübüldeki Na+ emilimini
engelleyerek diürez sağlarlar. Dark hücreleri ve stria vaskülariste karbonik anhidraz enzimi
bulunmasından dolayı karbonik anhidraz inhibitörlerinden Asetazolamid’in kullanımı önerilmiş,
ancak diğer diüretiklere göre üstünlüğü saptanmamıştır. Tersine bazı çalışmalarda intravenöz
Asetazolamid’in işitme kaybını alevlendirdiği rapor edilmiştir. Diğer grup diüretiklerinde
ototoksik etkileri olabilmektedir.
Vazodilatatörler: Labirent iskemisi olabileceği düşünülerek kullanılır. Bu amaçla en sık
kullanılan histamin analoğu olan betahistindir. Labirente ve beyin sapına kan akımını artırarak
vertigoda geçici iyileşmeye neden olurlar. Ancak kan akımını artırdıkları veya iyileşme
sağladıkları tartışmalıdır.
2. İntratimpanik Uygulamalar
a) İntratimpanik gentamisin (İTG) uygulaması (ablatif tedavi, kimyasal vestibüler
ablasyon): Kateterle (sıklıkla timpanostomi tüpü ile) orta kulağa vestibüler kayıp belirgin hale
gelinceye kadar İTG uygulanır. Gentamisin iç kulağa primer olarak yuvarlak pencere aracılığıyla
absorbe olur. İlk başlarda günlük verilirken (%90 vertigo kontrolü), işitme kaybı yüksek oranda
olunca haftada bir veya iki doz önerilmiştir (ancak vertigo kontrolu oranıda düşmüştür; %70).
İşitme kaybını azaltmak için yapılan değişik uygulama yöntemlerine rağmen (haftalık, 2 haftalık,
SALİH BAKIR | KBB NOTLARI 160
aylık) kokleotoksik etkisi %15 civarlarındadır. Bu nedenle işitmesi iyi olan meniere hastalarında
tek taraflı kullanılır, bilateral kullanılmamalıdır. Ancak bilateral işitme kötü ise kullanılabilir.
Streptomisin ve gentamisinin vestibülotoksik etkilerinden faydalanılarak yapılan bu tedavi
yöntemine kimyasal vestibüler ablasyon veya ablatif tedavi ve bazen kimyasal labirentektomi
denmektedir. İşe yarar işitmesi olsun olmasın medikal tedaviden fayda görmemiş hastalarda
kullanılabilir. Kalorik teste cevap alınmayana kadar uygulamaya devam edilir, ancak işitme
kaybı oluşursa tedavi sonlandırılır. İTG tedavisinin konvansiyonel cerrahi tedaviye (EKC, VN,
labirintektomi) alternatif bir tedavi olduğu tespit edilmistir. Bu nedenle İTG, günümüzde
Meniere hastalığının tedavisinde en sık kullanılan invaziv girişimdir. Bu tedavinin (gentamisin
aracılı vestibüler ablasyon) etki mekanizması tam bilinmemekle beraber, direk vestibüler saçlı
hücreleri tahrip etmesi ve ayrıca başka bir hipoteze göre vestibüldeki dark hücrelere toksik etki
yaparak endolenfin üretimini azalttığı şeklindedir.
b) İntratimpanik deksametazon enjeksiyonu: Vertigo kontrolünde %43-72 oranında başarı
sağlamıştır. Oysa İTG sonucunda %70-90 oranında başarı elde edilmektedir. Steroidi tedavi
rejimine dahil edenler vardır. Ayrıca otoimmun temelli olduğu düşünülen Meniere hastalarında
sistemik steroid kullanılır ve dramatik cevap görülür.
CERRAHİ TEDAVİ
Cerrahi tedavi kabaca işitmeyi koruyan (konservatif) ve korumayan (destrüktif) olmak üzere
ikiye ayrılır. Eğer vertigo günlük yaşamı etkiliyorsa ve işitme belirgin olarak azalmışsa (işitme
kaybı 70 dB’den kötü ve speech diskrimasyon %30’dan az), destrüktif yöntemler (en sık yöntem
labirentektomi) uygundur. İşitme iyi ise konservatif yöntemler olan endolenfatik kese cerrahisi
(EKC) veya vestibüler nörektomi tercih edilmelidir.
EKC nondestrüktif bir uygulama olmasına rağmen yararı ile ilgili tartışmalar çoktur. Daha
yüksek başarı oranı bildirilen vestibüler nörektomide komplikasyon riski kese cerrahisine göre
daha fazladır. Labirintektomi gibi destrüktif uygulamalardan da işitme kaybı ve rekürrensler
görülebildiğinden dolayı çekinilmektedir. Bu nedenle cerrahi uygulamalardan hızla
uzaklaşılmakta, İTG tedavisi hızla artmaktadır.
Endolenfatik kese cerrahisi (EKC): EKC bir mastoidektomi ve posterior fossa durasında
kesenin belirlenmesini içerir. Endolenfatik kese (EK), Trautman üçgeninde (sigmoid sinüs, orta
fossa durası ve labirent arasındaki bölge) dura yaprakları arasında yerleşmiştir. Posterior
semisirküler kanal (PSK) ve sigmoid sinüsün medialindedir. Sigmoid sinüsün varyasyonlarına
göre, EK sinüsün önünde veya altında olabilir. EK lateral (horizontal) semisirküler kanal
düzleminden geçen hayali bir hat (Donaldson hattı) üzerinde lokalizedir.
SALİH BAKIR | KBB NOTLARI 161
EKC’de amaç endolenf hacmini tekrar eski haline getirmektir. Bunun için kese dekompresyonu
ve şant prosedürleri uygulanabilir. Kese dekompresyonu ilk olarak 1926 yılında Portmann
tarafından tanımlanmıstır. Endolenfatik şant cerrahisinde kese ile mastoid kavite ya da kese ile
subaraknoid bölge arasında geçisi sağlayan yollar da açılabilmektedir. EKC’nin vertigo kontrolü
(%85-100) ve işitmenin korunmasında (%85) güvenli ve etkili olduğu bildirilmiştir. %1-2
postoperatif işitme kaybı, yara enfeksiyonu, BOS kaçağı, menenjit ve fasyal paralizi gibi
komplikasyonlar görülebilir.
Meniere hastalarında EKC’nin plasebo etkisi yarattığına dair tartışmalar da mevcuttur. Timpanik
membrana ventilasyon tüpü takılması, ekstraosseöz endolenfatik kesenin tamamen kaldırılması
ve kortikal mastoidektomi ardından kesenin şant operasyonlarıyla benzer sonuçlar elde edilmiş
ve aynı zamanda fonksiyonları nedeniyle EK’nin korunmasının önemli olduğu savunulmuştur.
Üstelik İTG uygulamalarına ilginin artması ile uygulanma sıklığı çok azalmıştır. Medikal ve
İTG’den fayda görmeyen işitmesi iyi olan hastalarda düşünülebilir.
Vestibüler nörektomi: İşe yarar işitmesi olan tek taraflı Meniere hastalarında oldukça etkilidir.
Hastaların %95’inde vertigo kontrol altına alınmaktadır ve %95’inde işitmede korunur.
Vestibüler impulsların cerrahi olarak kesilmesi esasına dayanır. Hastanın işitmesi bozulmadan
internal akustik kanal, koklear ve vestibüler sinir demeti ayrılarak tam bir selektif vestibüler
sinir kesisi yapılabilir. Farklı teknikler (suboccipital, retrosigmoid) olmakla birlikte orta fossa
(en sık) ve posterior fossa yaklaşımı sık kullanılan tekniklerdir. Bu uygulama ile EKC’den daha
iyi sonuçlar elde edildiği bildirilmektedir. Ancak anatomik belirteçlerin istikrarlı olmaması
nedeniyle bu operasyon sırasında koklear sinir (total işitme kaybı), fasiyal sinir (fasiyal paralizi),
AİCA travması (subdural hematom), BOS fistülü, menenjit gibi riskler bulunmaktadır.
Labirentektomi: Bu uygulama, koklear ve vestibüler fonksiyonlarda kayba neden olan ablatif
bir cerrahi uygulamadır. İsitme kaybı 70 dB’den kötü ve speech diskrimasyon %30’dan az ise
uygulanır. Cerrahi uygulama transmastoid veya transkanal yolla vestibülün ve semisirküler
kanalların destrüksiyonundan tüm iç kulağın (kokleovestibüler labirentektomi) kaldırılmasına
kadar değisik şekillerde olabilir. Labirent açılır, ayrıca membranöz nöroepitel çıkarılır. Meniere
hastalarında etkili bir cerrahi tedavidir. Hemen hemen tüm hastalarda vertigo kontrolü sağlanır,
%90’ından fazlasında diğer semptomlarda kaybolur. Cerrahi sonrası tek taraflı vestibüler
fonksiyon kaybı nedeniyle %30 hastada denge kaybı görülür. Ancak uzun dönemde (10 yıl
sonra) bazı hastalarda semptomların tekrarladığı bildirilmiştir.
LABİRENTİT
SALİH BAKIR | KBB NOTLARI 162
Labirentit denildiğinde iç kulağın enflamatuar bütün hastalıkları akla gelir. Bu inflamasyon,
koklear kısmı, vestibüler kısmı ya da her ikisini birden tutabilir. Böylece hastalarda SNİK ve
şiddetli vertigo (bulantı-kusma) şikayetlerine yol açarlar. Ayrıntılı olarak işitme kaybı yapan
nedenler kısmında anlatılmıştır.
TRAVMA
Temporal kemik fraktürleri ve perilenf fistülü vertigoya yol açabilir. Ayrı bir bölüm olarak
anlatıldı.
VERTİGODA CERRAHİ UYGULAMALAR
Periferik vertigo cerrahisinde konservatif ve destrüktif olmak üzere 2 çeşit ameliyat uygulanır.
Hangisinin uygulanacağına kalan işitme düzeyine bakılarak karar verilir. İşitme iyi ise
konservatif yöntemler yapılır. Tonal odyometride 70 desibel altında kayıp, speech
diskriminasyonda % 30’un altına düşme varsa destrüktif ameliyat uygulanması düşünülebilir.
Her 2 kulakta da hastalık olanlarda destrüktif ameliyat uygulanmaz. Ancak bir kulağın işitmesi
normal diğer kulakta işitme total olarak kaybolmuş ise yada işitme kaybı ilerleyici ise az işiten
kulağa destrüktif ameliyatlar uygulanabilir. Konservatif yöntemler başarısız olmuşsa veya hasta
şikayetleri yüzünden iş göremez halde ise işitme normal ve az etkilenmiş olsa bile hastalara olası
komplikasyonlar ve başarı oranları konusunda detaylı bilgi verip destrüktif ameliyatlar
uygulanabilir.
EKSPLORATİF TİMPANOTOMİ
Perilenfatik fistül düşünüldüğünde başvurulan bir yöntemdir. Oval ve yuvarlak pencere çevresi
araştırılır. Fistül tespit edilirse perikondrium veya yağ dokusu ile kapanır.
POSTERİOR SEMİSİRKÜLER KANAL (PSK) OKLÜZYONU
PSK içerisinde perilenf ve endolenfi hapsederek pozisyona bağlı endolenf hareketinin önlenmesi
ve dolayısıyla kupuler hareketi önleme prensibine dayanmaktadır. Bu prosedürde labirent
açıldığı için SNİK olasılığı vardır. Açılan labirente kemik talaşı, fasia, kas veya streptomisin
emdirilmiş gelfoamlar oklüze edilir.
SİNGULER NÖREKTOMİ
SALİH BAKIR | KBB NOTLARI 163
PSK’ı inerve eden posterior ampuller sinirin (inferior vestibuler sinirin bir dalı) kesilmesidir. 1
yıl boyunca medikal tedavi ve egzersizlere rağmen geçmeyen BBPV’lerde uygulanır. Singuler
kanala yuvarlak pencerenin inferiorundan turlanarak ulaşılır. Uygulama oklüzyona göre daha
zordur, SNİK riski daha fazladır ama labirent açılmamaktadır ve tecrübeli ellerde sonuçlar daha
iyidir.
ENDOLENFATİK KESE CERRAHİSİ
Endolenfatik hidrops durumunda kullanılır. Kese üzerinde dekompresyon uygulanılabilir veya
kese ile mastoid kavite veya sub araknoid boşluk arasına şant oluşturulabilir.
VESTİBULER NÖREKTOMİ
Tek taraflı kullanılabilir işitmesi olan Meniere hastalarında medikal tedavi başarısız olduğunda
işitmeyi koruyucu bir yöntem olarak bazı merkezlerde en çok tercih edilen ameliyattır. En sık
klasik Meniere’de uygulanıyorsa da nadiren travmatik labirentit, vestibuler nöritte de
uygulanabilir. Bilateral vestibuler hastalık, tek işiten kulak, MSS hastalıkları
kontrendikasyonlarıdır.
Orta kafa çukuru, retrolabirentin, retrosigmoid veya kombine retrolabirentin-retrosigmoid
yaklaşım olmak üzere 4 yaklaşım kullanılmaktadır. Orta fossa yaklaşımı KBB hekimlerince daha
bildiktir. Büyük bir bölümü ekstrakraniyaldir, BOS fistülü riski çok azdır, ancak alan sınırlıdır,
temporal lob ekartasyonu gerektirir, fasial paralizi/parezi riski vardır (%3-8). Diğer yöntemler
arka kafa çukuru (posterior fossa) yaklaşımlarıdır, beyin cerrahlarıyla beraber olmayı gerektirir.
Daha geniş görüş alanı vardır ancak çeşitli komplikasyonları vardır.
LABİRENTEKTOMİ
Derin veya total sagır kulaklarda rekürren labirent semptomları varlığında vestibüler
fonksiyonların ortadan kaldırılması için hala destrüktif prosedürler uygulanmaktadır. Bu
prosedürle mevcut işitme tamamen ortadan kaldırılır. Transkanal (transtimpanik, transmeatal)
veya transmastoid yolla yapılabilir. Transkanal labirentektomi; oval pencere yoluyla ulaşım
sağlar. Timpanomeatal flap kaldırılır ve stapes çıkarılır. Vestibül (membranöz labirent) çengel ile
mümkün olduğu kadar çıkarılır veya aspire edilir. Transmastoid labirentektomi; transkanal
yaklasımlardan daha komplet vestibüler fonksiyon harabiyeti sağlamaktadır. Mastoidektomi
sonrası sistematik olarak 3 semisirküler kanal da tur ile açılır. İçlerindeki tüm nöroepitel direkt
görüş altında çıkarılır. Bu operasyonlar sırasında kusmayı önlemek amacıyla genellikle genel
anestezi tercih edilir. Post operatif ipsilateral işitme kaybı ve uzun süren vertigo
labirentektominin dezavantajlarıdır. Vertigo vestibüler kompansasyonla 2 ay içinde tamamen
geçse de 12-18 aya kadar yavaş ilerleyen iyileşmelerde gözlenebilir.
SALİH BAKIR | KBB NOTLARI 164
İNTRATİMPANİK UYGULAMALAR
Miringotomi insizyonundan yerlestirilen bir kataterden (timpanotomi tüpü) yada son
zamanlarda daha sık kullanılan şekli ile ince dental iğne aracılığıyla enjekte edilen gentamisin
solusyonunun uygulanmasıyla işlem gerçekleştirilir. Saçlı hücre ve vestibüler dark hücrelerde
toksisite yapar. Farklı uygulama dozları (günlük, haftalık.) önerilmiştir. Hastaların çoğu
vertigodan kurtulur ancak %25'inde işitme kaybı olur (bunların %10'unda derin SNİK). Daha
önceleri uygulanan streptomisin enjeksiyonunda bu oran %50-60 civarındaydı. Günümüzde
daha az kokleotoksik etki olduğu için yuvarlak pencereden diffüzyon yoluyla labirente
streptomisin perfüzyonunu önerenler vardır. İntratimpanik aminoglikozid uygulamalarında
vestibüler ablasyonun kanıtı nistagmusun kaybolmasıdır. Bu arada işitme kaybı (ilk belirtisi
genelde tinnitustur) gelişirse işlem sonlandırılır. İntratimpanik deksametazon; otoimmün
koklear kayıplarda sonuç alınabilmesine karşın koklear hidrops üzerine etkisiz olduğu gösteren
çalışmalar olduğu gibi deksametazon enjeksiyonunun en azından geçici vertigo eliminasyonu
sagladığı ve masrafsız olması nedeni ile ilk basamak olarak uygulanabileceğine dair çalışmalar
vardır.
İNTERMİTTANT BASINÇ UYGULAMASI (MENİETT TEDAVİSİ)
Meniere tedavisinde mekanik hava pompalaması temeline dayanır. Kulak zarına bir ventilasyon
tüpü konur. Meniett denen DKY’na basınç uygulayan bir aygıt ile hava pompalanır. Bu,
pencerelere ve dolayısı ile perilenf-endolenfe mekanik sıkıstırma sağlar ki bu da longitudinal
endolenf hareketini (menieredeki esas patoloji) kamçılar. Basit ve hiçbir yan etkisi olmayan bu
yöntem, tıbbi tedaviye dirençli, cerrahi tedavi öncesi uygulanması tavsiye edilen bir yöntemdir.
Az sayıdaki çalışmalarda yöntemin %90’lara kadar varan vertigoda iyileşme veya hafifleme
sagladığı ve zararsız olduğu bildirilmistir.
MİKROVASKÜLER DEKOMPRESYON
Kompresyon sendromları diye adlandırılan klinik tabloda vasküler yapı vestibüler sinire bası
yapar, başın belli pozisyon alması ile damar-sinir ilişkisi belirginleşir ve vertigo tablosu ortaya
çıkar. Tek taraflı idiopatik tinnitus olgularının bir kısmında da bu mekanizma suçlanmaktadır.
Vasküler yapı dekomprese edilir, araya sheet konur.
KAYNAKLAR
1. Çelik O. Kulak Burun Boğaz Hastalıkları ve Baş Boyun Cerrahisi. Asya tıp Kitabevi, 2. Baskı,
2007.
SALİH BAKIR | KBB NOTLARI 165
2. Korkut N, Kirazlı T, Üre B, Cingi C. Vertigoyu ve Vertigolu hastayı anlamak. Sebat yayınları:4,
Eskişehir 2012.
3. Koç C. Kulak Burun Boğaz Hastalıkları ve Baş Boyun Cerrahisi. Güneş Kitabevleri, 2. Baskı,
2013.
4. Önerci M. Sorularla Kulak Burun Boğaz Hastalıkları, Güneş Kitabevi, Ankara 2001.
5. Cingi C. Kulak Burun Boğazda semptomlar. EA yayıncılık. İstanbul, 2009.
6. Önerci M. Kulak Burun Boğaz Hastalıkları Tanı ve Tedavide İlk Adım. Matsa Matbaacılık,
Ankara 2002.
7. Bailey BJ, Calhoun KH. Kulak Burun Boğaz ve baş boyun cerrahisi atlası. Çeviri editörü: Gül
Caner, Tayfun Kirazlı. Asya tıp Kitabevi, 1. Baskı, İzmir 2006.
8. Önerci M. Kulak Burun Boğaz ve Baş Boyun Cerrahisi Hastalıkları, Hacettepe Üniversitesi
Hastaneleri Basımevi, Ankara 2007.
9. Lee KJ. Essential otolaryngology Head Neck Surgery. Güneş Kitabevleri, 8. Baskı, 2004.
SALİH BAKIR | KBB NOTLARI 166
You might also like
- Üst Ekstremite TestleriDocument44 pagesÜst Ekstremite TestleriZaphod BeeblebroxNo ratings yet
- AetuzaknpDocument60 pagesAetuzaknpilknursaNo ratings yet
- 2 VertigoDocument50 pages2 VertigoNihan YurdakulNo ratings yet
- BasdonmeleriDocument21 pagesBasdonmelerineslihanNo ratings yet
- Verti̇go TolgaDocument22 pagesVerti̇go Tolgaozgedugrul18No ratings yet
- Açık Ders VertigoDocument26 pagesAçık Ders VertigoBeria Azra YıldızNo ratings yet
- 6-Brunnstrom Ve Johnstone Yöntemi̇Document22 pages6-Brunnstrom Ve Johnstone Yöntemi̇Alperen YılmazNo ratings yet
- Ataksi̇ Ve Rehabi̇li̇tasyonuDocument19 pagesAtaksi̇ Ve Rehabi̇li̇tasyonuFurkanNo ratings yet
- Baş Dönmesi Ve VertigoDocument34 pagesBaş Dönmesi Ve VertigoYasin YıldızNo ratings yet
- Epilepsiye YaklaşımDocument40 pagesEpilepsiye YaklaşımKübra Berfin KotanNo ratings yet
- Gullian BarreDocument16 pagesGullian BarreayseNo ratings yet
- Nstrom Yöntemi̇Document47 pagesNstrom Yöntemi̇Muhammed Melih BoğaNo ratings yet
- Lomber BölgeDocument28 pagesLomber Bölgeİrem Nur ÖztürkNo ratings yet
- SkolyozDocument45 pagesSkolyozrobynbirisiNo ratings yet
- Komada Kranyal Alan Muayenesi̇Document12 pagesKomada Kranyal Alan Muayenesi̇Keraban AğaNo ratings yet
- Si̇ni̇r Si̇stemi̇ Hastaliklarinda Aci̇l BakimDocument71 pagesSi̇ni̇r Si̇stemi̇ Hastaliklarinda Aci̇l BakimderindenmNo ratings yet
- PNF 1Document33 pagesPNF 1Mehmet Ozberk100% (2)
- Kli̇ni̇k Pedi̇atri̇ Ayaktan ÇalişmalarDocument27 pagesKli̇ni̇k Pedi̇atri̇ Ayaktan ÇalişmalarMEHMET ÇetinNo ratings yet
- Sinir Sistemi Ve HastaliklariDocument49 pagesSinir Sistemi Ve Hastaliklariseyrantepe0808088No ratings yet
- Kopyası - CevaplarDocument3 pagesKopyası - CevaplarBüşra Züleyha DoğanNo ratings yet
- Nöroloji̇k Değerlendi̇rmeDocument77 pagesNöroloji̇k Değerlendi̇rmeheroaybars13No ratings yet
- Hareket Boz DersDocument90 pagesHareket Boz DersAyhan BölükNo ratings yet
- Hemipleji RehabilitasyonuDocument29 pagesHemipleji Rehabilitasyonubeyzaseyhan98No ratings yet
- DÖNEM 5 DİRSEK AĞRILARI - KopyaDocument38 pagesDÖNEM 5 DİRSEK AĞRILARI - Kopyaaliveli494949No ratings yet
- Ara Sınav Sonrası 11Document33 pagesAra Sınav Sonrası 11Xheva KrasniqiNo ratings yet
- Otoloji̇k Tümörler Sali̇h Bakir KBB NotlariDocument10 pagesOtoloji̇k Tümörler Sali̇h Bakir KBB Notlarisevval uluurgunNo ratings yet
- 3-Term. Ve ServikalDocument40 pages3-Term. Ve Servikalsaragolbahar20No ratings yet
- ÖzofagusDocument91 pagesÖzofagusLaia BrokeNo ratings yet
- Bel AğrısıDocument75 pagesBel AğrısıAli DoğanNo ratings yet
- Santral VertigoDocument20 pagesSantral Vertigovnjvcqnwf9No ratings yet
- TeorikDocument15 pagesTeorikFeyza YüceNo ratings yet
- 2 - Pediatrik - RehabilitasyonDocument96 pages2 - Pediatrik - Rehabilitasyonwd8gqspc5hNo ratings yet
- GirişDocument7 pagesGirişeyupcanNo ratings yet
- Çıkıklar Genel Bilgiler Ve Tedavi YöntemleriDocument49 pagesÇıkıklar Genel Bilgiler Ve Tedavi YöntemleriAhmet OkulNo ratings yet
- Disk HernisiDocument42 pagesDisk HernisiFulya Ölmez ZorluNo ratings yet
- AKUT SKROTUM-ISA OZBEY SertifikasyonDocument31 pagesAKUT SKROTUM-ISA OZBEY Sertifikasyonhalouahmat656No ratings yet
- Vesti̇büler Rehabi̇li̇tasyon ÖdevDocument14 pagesVesti̇büler Rehabi̇li̇tasyon ÖdevSelinay YAȘANo ratings yet
- Ataksi Ve RehabilitasyonuDocument40 pagesAtaksi Ve RehabilitasyonuSare TANIKNo ratings yet
- VestibulerDocument19 pagesVestibulerhalouahmat656No ratings yet
- 15-Özofagusun Benign HastalıklarıDocument46 pages15-Özofagusun Benign HastalıklarıTaha ERDOĞANNo ratings yet
- Bilinç BozukluklarıDocument23 pagesBilinç Bozukluklarıgulcanacarr949No ratings yet
- Bi̇li̇nç Bozukluklarinda Aci̇l Bakim Ve İlk YardimDocument44 pagesBi̇li̇nç Bozukluklarinda Aci̇l Bakim Ve İlk YardimSelen Kıymaz100% (1)
- NevrozlarDocument9 pagesNevrozlaroxirbelgNo ratings yet
- 9 Myastenİa Gravi̇s DahiliyeDocument19 pages9 Myastenİa Gravi̇s DahiliyeMehmet Ali KocNo ratings yet
- Kash 235Document66 pagesKash 235eceNo ratings yet
- Spondiloliztezis Ve Spondilolizis-2Document32 pagesSpondiloliztezis Ve Spondilolizis-2pinar akpinarNo ratings yet
- 01 Giri+ş Ve Ortopedik MuayeneDocument33 pages01 Giri+ş Ve Ortopedik MuayeneAnatomyNo ratings yet
- Diz MuayenesiDocument7 pagesDiz MuayenesiMusa YavaşNo ratings yet
- File 1770 PDFDocument301 pagesFile 1770 PDFasdssaNo ratings yet
- Neh Değerlendi̇rmeDocument56 pagesNeh Değerlendi̇rmeSare TANIKNo ratings yet
- Akupunktür 231-314Document86 pagesAkupunktür 231-314Hüseyin TezerNo ratings yet
- İnmemiş Testis Vezikoüreteral Reflü Testis Torsiyonu: DR - Öğr.Üyesi Serkan ÖZCANDocument68 pagesİnmemiş Testis Vezikoüreteral Reflü Testis Torsiyonu: DR - Öğr.Üyesi Serkan ÖZCANAhmet OkulNo ratings yet
- Ankilozan Spondilit'li Hastalar İçin Rehber PDFDocument7 pagesAnkilozan Spondilit'li Hastalar İçin Rehber PDFKupaAS AS Hastaları Dayanışma GrubuNo ratings yet
- 'Kedi Ve Köpeklerde Kulak Burun Boğaz Muayenesi - Ekim 2018' Dosyasını Sizinle PaylaşıyorumDocument13 pages'Kedi Ve Köpeklerde Kulak Burun Boğaz Muayenesi - Ekim 2018' Dosyasını Sizinle PaylaşıyorumBurcu BozkurtNo ratings yet
- Nöropati Kilit NoktalarDocument223 pagesNöropati Kilit Noktalartaze100% (1)
- Konvulziyon Ve EpilepsiDocument46 pagesKonvulziyon Ve EpilepsiKübra Berfin KotanNo ratings yet
- Uzun Ömrün Sırrı Vagus SiniriDocument12 pagesUzun Ömrün Sırrı Vagus SiniriEce Dilek Yıldırım100% (1)
- Boyun AğrilariDocument95 pagesBoyun Ağrilarialiveli494949No ratings yet
- Di̇yabeti̇k Nöropati̇Document55 pagesDi̇yabeti̇k Nöropati̇MEHMET ÇetinNo ratings yet
- TİNNİTUSDocument14 pagesTİNNİTUSsevval uluurgunNo ratings yet
- Temporal Kemi̇k TravmalariDocument12 pagesTemporal Kemi̇k Travmalarisevval uluurgunNo ratings yet
- Orta Kulak Enfeksi̇yonlariDocument43 pagesOrta Kulak Enfeksi̇yonlarisevval uluurgunNo ratings yet
- Otoloji̇k Tümörler Sali̇h Bakir KBB NotlariDocument10 pagesOtoloji̇k Tümörler Sali̇h Bakir KBB Notlarisevval uluurgunNo ratings yet
- OTOSKLEROZDocument15 pagesOTOSKLEROZsevval uluurgunNo ratings yet
- Ani̇ İşi̇tme KaybiDocument13 pagesAni̇ İşi̇tme Kaybisevval uluurgunNo ratings yet
- OTOLOJİDocument15 pagesOTOLOJİsevval uluurgunNo ratings yet
- Solunum Yolu Tıkanıklığında Ilk YardımDocument54 pagesSolunum Yolu Tıkanıklığında Ilk Yardımsevval uluurgunNo ratings yet
- İşi̇tme Kaybi Yapan NedenlerDocument17 pagesİşi̇tme Kaybi Yapan Nedenlersevval uluurgunNo ratings yet
- İşi̇tme Kaybi Yapan NedenlerDocument17 pagesİşi̇tme Kaybi Yapan Nedenlersevval uluurgunNo ratings yet
- Diş Kulak HastaliklariDocument15 pagesDiş Kulak Hastaliklarisevval uluurgunNo ratings yet
- Acil Tıp Derne Ği Oryantasyon EğitimiDocument44 pagesAcil Tıp Derne Ği Oryantasyon Eğitimisevval uluurgunNo ratings yet
- Oaesunudzeltilmi MkeDocument93 pagesOaesunudzeltilmi Mkesevval uluurgunNo ratings yet
- Odyoloji 2019Document79 pagesOdyoloji 2019sevval uluurgunNo ratings yet