Professional Documents
Culture Documents
2 - 144 - 13 - 10 - 2011 - 00 - 06 - 47 - Full - CPG - Appendicitis - 2
2 - 144 - 13 - 10 - 2011 - 00 - 06 - 47 - Full - CPG - Appendicitis - 2
Uploaded by
สริดา โสมาศรีOriginal Title
Copyright
Available Formats
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
Available Formats
2 - 144 - 13 - 10 - 2011 - 00 - 06 - 47 - Full - CPG - Appendicitis - 2
2 - 144 - 13 - 10 - 2011 - 00 - 06 - 47 - Full - CPG - Appendicitis - 2
Uploaded by
สริดา โสมาศรีCopyright:
Available Formats
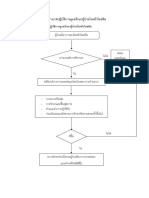
แนวทางการดูแลผู้ป่วยไส้ ต่ งิ อักเสบ
Clinical practice guideline: Appendicitis
โรคไส้ ติ่งอักเสบเป็ นโรคที่ต้องการการรักษาทางศัลยกรรมเร่งด่วนที่พบได้ บ่อยที่สดุ ทังในผู
้ ้ ใหญ่และในผู้ป่วยวัยเด็ก
ประมาณ 7% ของประชากร จะเกิดไส้ ติ่งอักเสบในชัว่ ชีวิต ช่วงอายุที่พบบ่อยคือ 10 ปี ถึง 30 ปี แม้ วา่ จะพบบ่อยแต่ยงั มีปัญหา
ในการวินิจฉัยให้ ที่ถกู ต้ องแม่นยำได้ ยากในบางราย ผู้ป่วยอาจได้ รับการวินิจฉัยว่าเป็ นโรคนี ้แต่เมื่อผ่าตัดเข้ าไปก็พบว่าไส้ ติ่ง
ไม่มีการอักเสบ ผู้ป่วยบางรายแม้ จะไปพบแพทย์แต่ก็ได้ รับการวินิจฉัยว่าเป็ นโรคอื่น จนกระทัง่ ไส้ ติ่งแตกแล้ วจึงได้ รับการรักษา
วินิจฉัยที่ถกู ต้ อง
การวินิจฉัย
การวินิจฉัยโรคในผู้ป่วยส่วนใหญ่อาศัยลักษณะทางคลินิก (clinical manifestation) คือ อาการและการ
ตรวจพบเป็ นหลัก โดยมีการตรวจทางห้ องปฎิบตั ิการมาช่วยในการวินิจฉัย ส่วนการสืบค้ นทางรังสีวิทยา (radiology
investigation)หรื อการตรวจเพิ่มเติมอื่น ๆ มีความจำเป็ นน้ อย มีประโยชน์เฉพาะในผู้ป่วยบางรายที่ลกั ษณะทางคลินิกไม่
ชัดเจนเท่านัน้
1.1 อาศัยประวัติและการตรวจร่างกาย เป็ นสิ่งสำคัญที่สดุ
อาการ
อาการปวดท้ อง เป็ นอาการที่สำคัญที่สดุ ตอนแรกมักจะปวดรอบๆ สะดือ (อาจปวดแบบบีบ ๆ หรื อปวดแน่น ปวดไม่
มาก) หรื อบอกไม่ได้ แน่ชดั ว่าปวดที่บริ เวณใดแต่ระยะต่อมาอาการปวดจะชัดเจนที่ท้องน้ อยด้ านขวา (right lower quadrant-
RLQ)
อาการอื่นๆ ที่อาจพบร่วมด้ วยคือ
- คลื่นไส้ อาเจียน อาการนี ้พบได้ ในผู้ป่วยเกือบทุกราย
- ไข้ มักจะเกิดหลังจากเริ่ มอาการปวดท้ องแล้ วระยะหนึง่ มักจะเป็ นไข้ ต่ำๆไม่สงู มาก
- เบื่ออาหาร, ท้ องเสีย
Classic Symptoms (พบได้ ประมาณ 50% ) อาการปวดรอบสะดือในช่วงแรกแล้ วย้ ายมาที่ตำแหน่งท้ องด้ านขวาล่าง ภายหลัง
6 – 8 ชัว่ โมง ร่วมกับอาการคลื่นไส้ อาเจียน มีไข้ ต่ำๆ (ตารางที่1)
อาการ ความถี่ ( % )
ปวดท้ อง ~ 100
เบื่ออาหาร ~100
คลื่นไส้ 90
อาเจียน 75
Pain migration 50
ตารางที่1 อาการและความถี่ของผู้ป่วยไส้ ต่ งิ อักเสบ
การตรวจร่ างกาย เป็ นสิ่งสำคัญที่สดุ ในการวินิจฉัย
การกดเจ็บเฉพาะที่ (local tenderness) เกือบทังหมดจะมี
้ maximal tenderness ที่ RLQ เป็ นอาการแสดงที่สำคัญ
ที่สดุ ผู้ป่วยส่วนใหญ่จะมี rebound tenderness ในระยะที่ท้องยังนิ่มอยู่ หรื อมี guarding ร่วมด้ วย ในผู้ป่วยไส้ ติ่งแตกทะลุ
tenderness และ guarding มักตรวจพบบริ เวณกว้ างขึ ้นหรื อพบทัว่ บริ เวณท้ องน้ อยส่วนล่างทัง้ 2 ข้ าง จากการมี pelvic
peritonitis ในรายที่เป็ นก้ อนไส้ ติ่งอักเสบ (appendiceal mass) จาก phlegmon หรื อ abscess มักคลำได้ ก้อนที่ RLQ บริ เวณ
ท้ องด้ านขวาล่าง
ตำแหน่งของไส้ ติ่ง อาจมีผลทำให้ การตรวจร่างกายแตกต่างกันในผู้ป่วยแต่ละคน ถ้ าตำแหน่งไส้ ติ่งไม่ได้ อยู่ใน
intraperitoneal อาจทำให้ อาการเจ็บที่ท้องด้ านขวาล่าง ตรวจได้ ไม่ชดั เจน ถ้ าตำแหน่งไส้ ติ่งเป็ น retrocaecal อาจกดเจ็บที่
ตำแหน่งสีข้าง และตรวจ Psoas sign ได้ ผลบวก ถ้ าตำแหน่งไส้ ติ่งอยู่ในอุ้งเชิงกราน ตรวจหน้ าท้ องไม่พบสิ่งผิดปกติ แต่ PR
แล้ วผู้ป่วยจะรู้สกึ เจ็บมาก และตรวจ obturator sign อาจให้ ผลบวก
การตรวจร่างกายอื่น ๆ ที่อาจให้ ผลบวกได้
Rovsing’s sign กด (คลำ) บริ เวณท้ องด้ านซ้ ายล่างแล้ วผู้ป่วยรู้สกึ เจ็บปวดบริ เวณท้ องด้ านขวาล่าง
Dunphy’s sign ให้ ผ้ ปู ่ วยไอ จะรู้สกึ เจ็บมากขึ ้น บริ เวณท้ องด้ านขวาล่าง
ผู้ป่วยที่ตำแหน่งไส้ ติ่งอยู่ที่ retrocaecal, retroperitoneal และวางอยู่บน psoas muscle อาจนอนอยู่ในท่า flex
สะโพกขวาตลอดเวลา
การตรวจร่างกายที่พบในไส้ ติ่งอักเสบ
Tenderness in RLQ (สำคัญที่สดุ )
ไข้ (~ 38.0c )
Rebound tenderness
Guarding
Obterator sign
Psoas sign
Rovsing sign
Dunphy sign
ตารางที่2 ลักษณะที่ตรวจพบจากการตรวจร่ างกายที่สำคัญ
การตรวจทางห้ องปฏิบัตกิ าร และทางรังสีวิทยา
การตรวจนับเม็ดเลือด(CBC) พบ leucocytosis (WBC >10,000) sensitivity 80% แต่ specificity ต่ำ 95% ของ
ร่วมกับมี Neutrophil predominate
การตรวจปั สสาวะ(UA) ช่วยในการวินิฉยั แยกโรคอื่นออกไป เช่น ทางเดินปั สสาวะอักเสบ นิ่วในทางเดินปั สสาวะ เป็ นต้ นแต่
ไม่ช่วยในการวินิจฉัยไส้ ติ่งอักเสบ
การถ่ ายภาพรังสีของช่ องท้ อง(plain film abdomen) ส่วนใหญ่ไม่ช่วยในการวินิจฉัย แต่ถ้าพบ fecalith ที่ RLQ จะเป็ นตัว
บ่งชี ้ว่าน่าจะเป็ นไส้ ติ่งอักเสบมาก
การตรวจด้ วยคลื่นเสียงความถี่สูง(Ultrasound) (Graded compression sonography ) ช่วยในการวินิจฉัยไส้ ติ่งอักเสบ
(sensitivity 55% -96 % specificity 85% - 98% 1-3 positive predictive valued 91% negative predictive valued 92% )
แต่การทำ ultrasound ในผู้ป่วยทุกรายที่สงสัยเป็ นไส้ ติ่งอักเสบไม่พบว่าจะเพิ่ม diagnostic accuracy หรื อลดอัตรา negative
appendectomy ลง เมื่อเปรี ยบเทียบกับ clinical assessment
CT scan ช่วยในการวินิจฉัยไส้ ติ่งอักเสบ sensitivity 92% - 97% specificity 85% - 94%accuracy 90% - 98% positive
predictive valued 75% - 95% negative predictive valued 95% - 99%
มีการศึกษาพบว่า การทำ CT ในผู้ป่วยที่สงสัยว่าเป็ นไส้ ติ่งอักเสบจะลดอัตรา negative appendectomy จาก 19%
เหลือ 12% และในผู้หญิง ลดอัตรา negative appendectomy จาก 24% เหลือ 5% และในผู้หญิงจาก 19% เหลือ 12% ลด
อัตรา negative appendectomy จาก 24% เหลือ 5%
CT scan ควรเลือกใช้ ใน case ที่การวินิจฉัยไม่แน่ชดั ว่าเป็ นไส้ ติ่งอักเสบหรื อไม่
การใช้ Clinical scale มาช่ วยในการวินิจฉัย
Alvarado scale เป็ น scale ที่นิยมนำมาใช้ ช่วยในการวินิจฉัยไส้ ติ่งอักเสบ
อาการ / อาการแสดง คะแนน At OPD At ward At ward At ward
ER 1 2 3
Migration of pain 1
Anorexia 1
Nausea / vomiting 1
RLQ tenderness 2
RLQ rebound tenderness 1
Fever 1
Leucocytosis 2
Left shift(PMN predominate) 1
รวม
การใช้ Alvarado scale อาจช่วยในการวินิจฉัยไส้ ติ่งอักเสบแม่นยำขึ ้น
Score 9-10 ผู้ป่วยมีโอกาสเกือบ 100% ที่จะเป็ นไส้ ติ่งอักเสบ
Score 7-10 มีโอกาสสูงที่เป็ นไส้ ติ่งอักเสบ
Score 5-6 น่าจะเป็ นไส้ ติ่งอักเสบ แต่ควรส่งตรวจเพิ่มเติมเช่น CT scan
Score 0-4 มีโอกาสน้ อยที่จะเป็ นไส้ ติ่งอักเสบ
การรักษา
แบ่งการรักษาตามลักษณะของผู้ป่วยดังนี ้
1. ในรายที่ลกั ษณะทางคลินิกบ่งชี ้ว่าน่าจะเป็ นโรคไส้ ติ่งอักเสบ แนะนำให้ การรักษาด้ วยการ ผ่าตัดโดย
ด่วนหลังจากการเตรี ยมผู้ป่วยให้ พร้ อมและเหมาะสมต่อการให้ ยาสลบและการผ่าตัด
2 ในรายที่ลกั ษณะทางคลินิกไม่ชดั เจนว่าจะเป็ นโรคไส้ ติ่งอักเสบ แต่มีสิ่งที่ทำให้ สงสัยว่าอาจจะเป็ นโรค
นี ้ ควรรับตัวไว้ สงั เกตอาการในโรงพยาบาล เพื่อติดตามประเมินลักษณะทางคลินิกต่อเป็ นระยะๆ โดยงดน้ำและ
อาหาร และไม่ให้ ยาปฎิชีวนะ เมื่อลักษณะทางคลินิกบ่งชี ้ชัดเจนขึ ้นว่าน่าจะเป็ นไส้ ติ่งอักเสบเฉียบพลัน จะได้ น ำ
ผู้ป่วยไปทำการผ่าตัดรักษาอย่างทันท่วงที ทังนี ้ ้อาจปรึกษาแพทย์เฉพาะทางด้ านอื่นเพื่อข่วยพิจารณา
3. ในรายที่ลกั ษณะทางคลินิกบ่งชัดว่าเป็ นไส้ ติ่งอักเสบเฉียบพลัน ไม่แตกทะลุ ให้ ยาปฏิชีวนะก่อนผ่าตัด แต่เมื่อผ่าตัดพบว่า
ไส้ ติ่งอักเสบไม่แตกทะลุ ก็ไม่จำเป็ นต้ องให้ ยายาปฏิชีวนะต่อหลังผ่าตัด แต่ถ้าพบว่าไส้ ติ่งแตกทะลุก็ให้ ยาปฏิชีวนะต่อ
4. ในรายที่การตรวจร่างกายบ่งชี ้ว่ามี peritonitis ซึง่ เกิดจากการแตกของไส้ ติ่งอักเสบ ในเด็กมักมี
ลักษณะ generalized peritonitis ส่วนผู้ใหญ่จะเป็ น pelvic peritonitis ก่อนนำผู้ป่วยไปทำการผ่าตัดควรใช้ วิธี
รักษาแบบประคับประคองให้ อยู่ในสภาพที่เหมาะสมในการให้ ยาสลบและการผ่าตัด เช่นการให้ intravenous
fluid ที่เหมาะสมให้ เพียงพอซึง่ อาจใช้ เวลาสักระยะ ดูวา่ ผู้ป่วยมีปัสสาวะออกดีแล้ ว ให้ ยาปฎิชีวนะที่เหมาะสม
ถ้ าท้ องอืดมากควรใส่ nasogastric tube ต่อ suction อาจใช้ เวลาในการเตรี ยมผู้ป่วย 2-4 ชัว่ โมงก่อนนำผู้ป่วยไปผ่าตัด
5. กรณีที่ไส้ ติ่งแตกทะลุระหว่างการผ่าตัด หรื อไส้ ติ่งไม่แตกทะลุ แต่รุนแรงถึงขัน้ gangrenous
appendicitis แนะนำให้ ยาปฏิชีวนะต่อเนื่อง 1-3 วันแล้ วแต่พยาธิสภาพ
6. ในรายที่มีอาการมาหลายวันและการตรวจร่างกายพบว่ามีก้อนที่ RLQ ที่บง่ ชี ้ว่าน่าจะเป็ น appendiceal
phlegmon หรื อ abscess ควรจะรักษาโดยวิธีประคับประคองโดยให้ ยาปฎิชีวนะที่ออกฤทธิ์ครอบคลุมกว้ างขวาง ถ้ าผู้ป่วย
ตอบสนองดีต่อการรักษา เช่น อาการปวดท้ องดีขึ ้น ก้ อนเล็กลง ให้ รักษาต่อโดยวิธีประคับประคอง และนำผู้ป่วยไปทำ elective
appendectomy หลังจากนัน้ 6 สัปดาห์ - 3 เดือน แต่ถ้าการรักษาด้ วยยาปฎิชีวนะดังกล่าวไม่ได้ รับการตอบสนองที่ดีอาจ
จำเป็ นต้ องผ่าตัดเลย ถ้ าพยาธิสภาพรุนแรงมาก อาจทำเพียงระบายหนอง แต่ถ้าพยาธิสภาพไม่รุนแรง และสามารถตัดไส้ ติ่ง
ออกได้ เลย ก็แนะนำให้ ทำ
การเตรียมผู้ป่วยก่ อนผ่ าตัด
ผู้ป่วยต้ องได้ รับการแก้ ไขภาวะ dehydration ก่อน ถ้ ามีประวัติเป็ นโรค หัวใจ ปอด ไต ควรปรึกษา
แพทย์ทางอายุรกรรมเพื่อประเมินผู้ป่วยอีกครัง้ ตามแนวทางการผ่าตัดสำหรับผู้ป่วยทางช่องท้ อง
Preoperative antibioties อาจให้ antibiotic ตัวเดียว เช่น Amoxycillin + Clavulonic acid
หรื อ Combine antibiotics 2 ตัว คือ third – generation cephalosporin หรื อ monobactam หรื อ
aminoglycoside บวกกับ clindamycin หรื อ metronidazole.
การติดตามหลังการผ่ าตัด
นัดผู้ป่วยหลังผ่าตัดครบ 1 สัปดาห์ และ 1 เดือนเพื่อประเมินอาการผู้ป่วย ดูแลแผลและประเมินการหายของแผล
You might also like
- Soap ริดสีดวงDocument10 pagesSoap ริดสีดวงPheem PheempheemmNo ratings yet
- UGIB IBS IBD - f747Document35 pagesUGIB IBS IBD - f747สุธารัตน์ คล้ายคลึง100% (1)
- File Download PDFDocument5 pagesFile Download PDFKrit SittisathapornkulNo ratings yet
- Approach FeverDocument12 pagesApproach Feverเกมกวี MedicalStudent0% (1)
- LeptospirosisDocument20 pagesLeptospirosisTheerawat NaksanguanNo ratings yet
- PBL-acute PancreatitisDocument87 pagesPBL-acute PancreatitisThidanai KhamNo ratings yet
- 1 - Evaluation and Staging 30nov22Document12 pages1 - Evaluation and Staging 30nov22Nika ChanNo ratings yet
- Guidline SLEDocument14 pagesGuidline SLEUdsanee Sukpimonphan100% (4)
- File DownloadDocument122 pagesFile DownloadJeen WattanawanichhNo ratings yet
- 3.acute - Appendicitis (Kittima 10.8.54)Document17 pages3.acute - Appendicitis (Kittima 10.8.54)Man LorNo ratings yet
- Reflective WritingDocument4 pagesReflective WritingYam ThebraksaNo ratings yet
- Approach To Patient With Acute PancreatitisDocument11 pagesApproach To Patient With Acute PancreatitisSomchai PtNo ratings yet
- Rheumatoid Arthritis 1Document12 pagesRheumatoid Arthritis 1Snowy ThunderNo ratings yet
- Guidelines Leptospirosis 2Document5 pagesGuidelines Leptospirosis 2Kusaifee ReesaeNo ratings yet
- กรณีศึกษา เสนอวิชาการ โอDocument35 pagesกรณีศึกษา เสนอวิชาการ โอsupada ooNo ratings yet
- ChikungunyaDocument12 pagesChikungunyaapi-27122369No ratings yet
- 16.ECH วัลลภา+ทองศรี 160-168Document9 pages16.ECH วัลลภา+ทองศรี 160-168YunaNo ratings yet
- AppendicitisDocument22 pagesAppendicitisSaii SuphaluckNo ratings yet
- Acute febrile illness power point ปรับปรุง 60, 28 05 61 (นสพ.) ไม่มี quiz ปรับปรุง 02 07 2562Document69 pagesAcute febrile illness power point ปรับปรุง 60, 28 05 61 (นสพ.) ไม่มี quiz ปรับปรุง 02 07 2562Mimmey YeniwNo ratings yet
- Febrile Neutropenia NOV 2006Document9 pagesFebrile Neutropenia NOV 2006Poohpah WongrassameeduenNo ratings yet
- Pulmonary tuberculosis นพ.พงศ์เทพ ธีระวิทย์ หน่วยโรคระบบทางเดินหายใจและเวชบ าบัดวิกฤติ ภาควิชาอายุรศาสตร์ คณะแพทยศาสตร์รพ.รามาธิบดีDocument13 pagesPulmonary tuberculosis นพ.พงศ์เทพ ธีระวิทย์ หน่วยโรคระบบทางเดินหายใจและเวชบ าบัดวิกฤติ ภาควิชาอายุรศาสตร์ คณะแพทยศาสตร์รพ.รามาธิบดีSomchai PtNo ratings yet
- Jaundice A1 อาจารย์สุภามาศDocument19 pagesJaundice A1 อาจารย์สุภามาศKhaow Tuangrut EakbannasingNo ratings yet
- Dengue hemorrhagic fever (DHF) ไข้เลือดออกDocument36 pagesDengue hemorrhagic fever (DHF) ไข้เลือดออกDr.Sathaporn KunnathumNo ratings yet
- Primary Survey and ResuscitationDocument1 pagePrimary Survey and ResuscitationRatikorn RueanpaengNo ratings yet
- (Fever of Unknown Origin (FUO) )Document10 pages(Fever of Unknown Origin (FUO) )Somchai PtNo ratings yet
- CPG Uti 21102556Document15 pagesCPG Uti 21102556NATTAPAT SANGKAKULNo ratings yet
- Bidijournal, ($usergroup), Vol11No3Chap2Document8 pagesBidijournal, ($usergroup), Vol11No3Chap2พวงผกา ไชยชมภูNo ratings yet
- Case Study-Renal Calculi 2Document5 pagesCase Study-Renal Calculi 296n8r4sqm8No ratings yet
- DengeDocument33 pagesDengeStafarneNo ratings yet
- PneumoniaDocument11 pagesPneumoniawan.narisraNo ratings yet
- GL ไหล่ติดDocument10 pagesGL ไหล่ติดAKE BCH50% (2)
- Module 3Document6 pagesModule 3nattayadaNo ratings yet
- ทฤษฎีความเจ็บปวด2Document265 pagesทฤษฎีความเจ็บปวด2Ketsirinan Grace100% (2)
- Case GI AMSDocument6 pagesCase GI AMSอิษฎาภร ภูมิชัยชนะNo ratings yet
- weerayutmskh, ($userGroup), สุกัญญาแก้Document8 pagesweerayutmskh, ($userGroup), สุกัญญาแก้Netnapa SangsuwanNo ratings yet
- acute abdomen1 update อ - รเมศ PDFDocument19 pagesacute abdomen1 update อ - รเมศ PDFNew Med SrsnNo ratings yet
- 9 DyspepsiaDocument10 pages9 DyspepsiaArthur FreemanNo ratings yet
- CPG - SLE1 สถาบันโรคผิวหนังDocument11 pagesCPG - SLE1 สถาบันโรคผิวหนังUdsanee SukpimonphanNo ratings yet
- โรคไข้เลือดออกDocument13 pagesโรคไข้เลือดออกrawiisarahudNo ratings yet
- ลักษณะทางคลินิกของผู้ป่วยโรคไวรัสโคโรนา-19 (Coronavirus disease-19 COVID-19)Document6 pagesลักษณะทางคลินิกของผู้ป่วยโรคไวรัสโคโรนา-19 (Coronavirus disease-19 COVID-19)PromNo ratings yet
- 456 49 1Document11 pages456 49 1Man LorNo ratings yet
- เอกสารการสอน Jaundice อ.นพ.วิกรานต์ สุรกุลDocument11 pagesเอกสารการสอน Jaundice อ.นพ.วิกรานต์ สุรกุลPiya TangNo ratings yet
- Tuberculosis: Chatchawan Chatuparisute, MDDocument51 pagesTuberculosis: Chatchawan Chatuparisute, MDkandawasri.chaNo ratings yet
- เอกสารประกอบคำบรรยาย cirrhosisDocument24 pagesเอกสารประกอบคำบรรยาย cirrhosisNut Samprasit83% (6)
- Compre SI 2015Document317 pagesCompre SI 2015NATTAPAT SANGKAKUL100% (1)
- แนวทางการวินิจฉัยและรักษาวัณโรคในประเทศไทยDocument24 pagesแนวทางการวินิจฉัยและรักษาวัณโรคในประเทศไทยUdsanee SukpimonphanNo ratings yet